Timus Bezi Kanseri
21.03.2025
TİMUS BEZİ KANSERİ TANI VE TEDAVİSİ
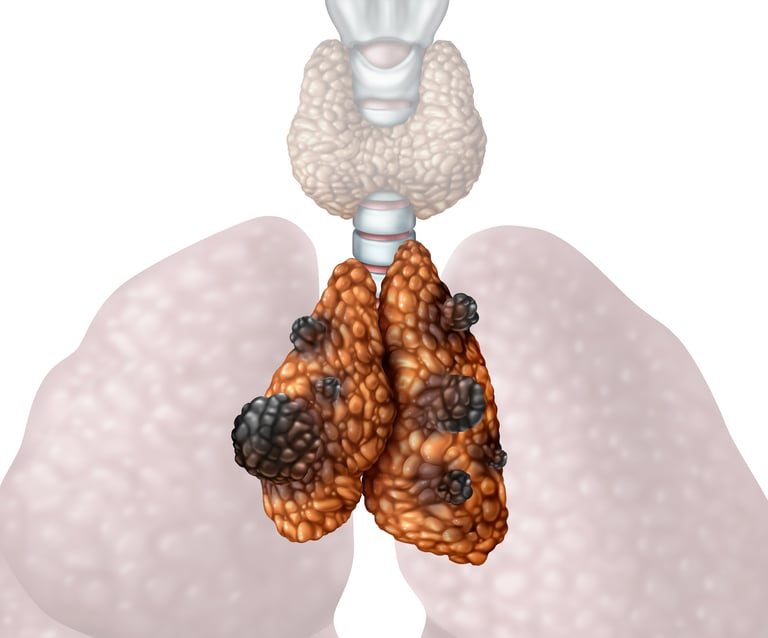
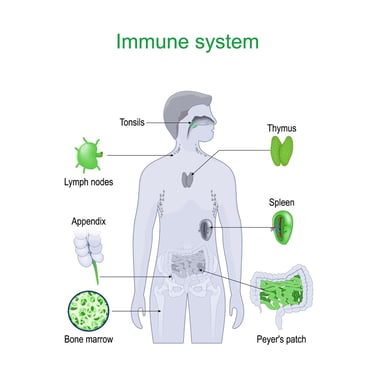
Timus bezi bağışıklık sistemiyle yakından ilişkili olan bir organdır. Timus bezi göğüs kafesi üzerinde kalp ve akciğerlerin arasında bulunur. Bu bez özellikle çocukluk ve ergenlik dönemlerinde aktif olan, bağışıklık sisteminin olgunlaşmasına katkıda bulunan bir rol oynar. Timus T lenfosit adı verilen beyaz kan hücrelerinin gelişim ve olgunlaşmasına yardımcı olur. Bu hücreler vücudu hastalıklara ve enfeksiyonlara karşı koruma görevini üstlenen bağışıklık sisteminin temel bileşenleridir.
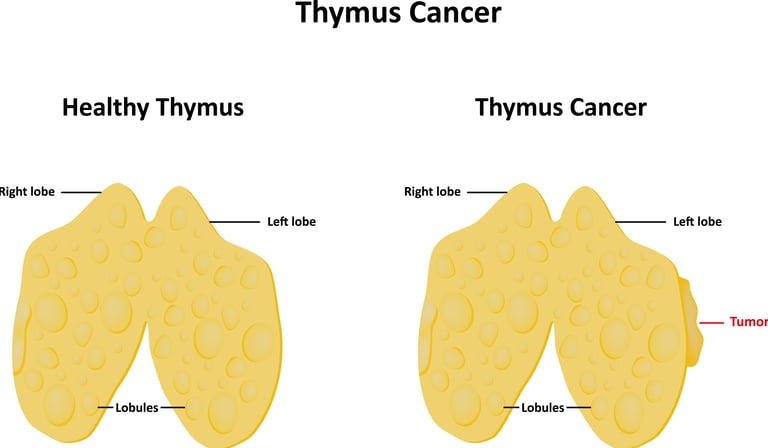
Timus bezi kanseri timus bezinde meydana gelen anormal hücre büyümesi sonucu ortaya çıkar. Bu durum genellikle timoma veya timik karsinom olarak adlandırılır. Timus bezi kanseri genellikle nadir görülen bir türdür ancak belirli semptomlar, özellikle göğüs ağrısı, öksürük, nefes darlığı gibi şikayetlere yol açabilir.
Timus bezi bağışıklık sisteminin düzenlenmesinde önemli bir rol oynamasının yanı sıra, timus bezi kanseri de ciddi bir durumdur. Erken teşhis ve tedavi, başarı şansını artırabilir. Bu nedenle timus bezi kanseri hakkında bilgi sahibi olmak ve belirtilerini tanımak ve yapılan düzenli kontrollerle bu tür hastalıkların erken teşhis edilmesine katkıda bulunabilir.
Resim 1. Timus bezi vücutta bağışıklık sisteminde görev yapan organlardan biridir.

RİSK FAKTÖRLERİ NELERDİR?
Timus kanserinin tam olarak neye bağlı olduğu kesin olarak bilinmemekle birlikte, belirli risk faktörleri bu tür kanserin gelişme olasılığını artırabilir. Ancak unutulmamalıdır ki, bu risk faktörleri sadece bir kişinin kanser geliştirme olasılığını artırabilir ve hastalığa yakalanan birçok insanın bu risk faktörlerine sahip olmadığı unutulmamalıdır. Timus kanseri için potansiyel risk faktörleri şunlardır:
Cinsiyet: Timus kanseri genellikle genç erkeklerde daha sık görülür.
Yaş: Timus kanseri genellikle genç ve orta yaşlı yetişkinlerde ortaya çıkar. Ancak her yaş grubunda görülebilir.
Genetik Faktörler: Ailesel kanser sendromları veya genetik mutasyonlar, timus kanseri riskini artırabilir.
Bağışıklık Sistemi Sorunları: Bağışıklık sistemi sorunları veya bağışıklık sistemi baskılayıcı ilaçların uzun süreli kullanımı, timus kanseri riskini artırabilir.
Diğer Hastalıklar: Miyastenia gravis, lösemiler ve otoimmün hastalıklar gibi diğer bazı hastalıklarla ilişkilendirilmiş olabilir.
Radyasyona Maruz Kalma: Özellikle göğüs bölgesine yapılan radyoterapi, timus kanseri riskini artırabilir.
Sigara: Bazı çalışmalar, sigara içmenin timus kanseri riskini artırabileceğini göstermektedir.
Cinsel Yolla Bulaşan Hastalıklar: İnsan T-lenfotropik virüs tip 1 (HTLV-1) gibi cinsel yolla bulaşan bazı virüsler, timus kanseri riskini artırabilir.
Her ne kadar bu faktörler timus kanseri gelişme olasılığını artırsa da, bir bireyin bu faktörlere sahip olması, kesin olarak bu kanseri geliştireceği anlamına gelmez. Timus kanseri gibi nadir görülen durumlar için kesin bir neden saptamak zor olabilir. Bu nedenle herhangi bir belirti veya endişe durumunda bir sağlık profesyoneli ile görüşmek önemlidir.
NASIL OLUŞUR?
Timus kanserinin gelişim mekanizmaları tam olarak anlaşılamamış olsa da bu konuda çeşitli araştırmalar yürütülmektedir.. Timus kanseri genellikle genetik mutasyonlar, bağışıklık sistemi bozuklukları ve çeşitli çevresel faktörlerin etkileşimi sonucu ortaya çıkabilir. Genetik yatkınlık, ailesel kanser sendromları veya belirli genetik mutasyonlar, timus hücrelerinde anormal büyümeye yol açarak kanser gelişimine katkıda bulunabilir. Bağışıklık sistemi sorunları özellikle T lenfositlerin olgunlaşması ve düzenlenmesiyle ilgili bir rol oynayan timusta, kanser gelişimine zemin hazırlayabilir. Radyasyona maruz kalma veya bazı virüs enfeksiyonları da timus kanseri riskini artırabilir. Ancak bu mekanizmalar tam olarak anlaşılmamış olup, timus kanserinin gelişimini etkileyen faktörlerin karmaşıklığı devam etmektedir.
BELİRTİLERİ NELERDİR ?
Timus kanseri belirtileri genellikle belirgin olmayabilir ve hastalık genellikle rastlantı sonucu bulunabilir. Ancak timus kanseri geliştiğinde ortaya çıkabilecek bazı belirtiler şunlardır:
Göğüs Ağrısı: Timus bezi göğüs kafesinin üst kısmında bulunduğu için kanser geliştikçe ortaya çıkan bir belirti göğüs ağrısı olabilir.
Öksürük ve Nefes Darlığı: Timus kanseri akciğerlere baskı yaparak öksürük ve nefes darlığına neden olabilir.
Boyun Şişliği: Timus kanseri bazen boyundaki lenf bezlerinin şişmesine yol açabilir.
Zayıflık ve Yorgunluk: Kanser vücut enerjisini tüketebilir, bu da genel zayıflık ve yorgunluğa neden olabilir.
Ağız Kuruluğu ve Sık Sık İdrara Çıkma: Timus kanseri bazen parathormon gibi hormonları etkileyebilir, bu da ağız kuruluğu, sık idrara çıkma gibi belirtilere neden olabilir.
Myastenia Gravis: Timus kanseri bazen myastenia gravis adı verilen bir nöromusküler bozukluğu tetikleyebilir. Bu durum kas zayıflığına ve yorgunluğuna neden olabilir.
Bu belirtiler başka bir sağlık sorununun belirtileri olabilir, ancak özellikle birkaçı bir arada görülüyorsa veya sürekli bir şekilde devam ediyorsa, bir hekim ile görüşmek önemlidir. Herhangi bir şüpheli belirti durumunda, bir doktora başvurmak ve gerekli testleri yaptırmak önemlidir. Unutulmamalıdır ki timus kanseri nadir görülen bir durumdur, ancak erken teşhis ve tedavi ile başarı şansını arttırmak mümkündür.
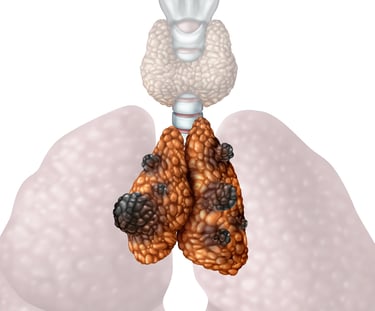
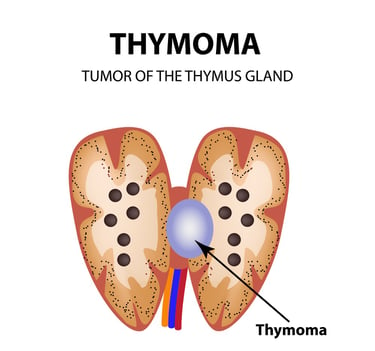
Resim 2. Timomalar timus bezinde gelişen genellikle iyi huylu tümörlerdir.
TANISI NASIL KONULUR
Timus kanseri tanısı genellikle çeşitli medikal testler ve görüntüleme yöntemleri kullanılarak konulur. Hastanın semptomları ve tıbbi öyküsü değerlendirilerek başlanan tanı sürecinde, genellikle kan testleri, bilgisayarlı tomografi (BT) taramaları, manyetik rezonans görüntüleme (MRG) ve pozitron emisyon tomografisi (PET) gibi görüntüleme yöntemleri kullanılır. Bu testlerle timus bölgesindeki anormallikler, tümörler ve diğer olası sorunlar belirlenmeye çalışılır. Biyopsi bir doku örneği alınarak laboratuvar incelemesi yapılmasını içerir ve bu durum kanser hücrelerinin varlığını onaylamak ve kanserin tipini belirlemek için önemlidir. Timus kanseri teşhisi, uzman bir onkolog tarafından yapılan kapsamlı bir değerlendirme sonucunda konulur ve hastanın genel sağlık durumu, tıbbi geçmişi ve diğer faktörler de göz önünde bulundurularak uygun tedavi planı oluşturulur.
PATOLOJİK TİPLERİ NELERDİR?
Timus kanserinde bakılması gereken reseptörler hastalığın doğasını anlamak, tedavi stratejilerini belirlemek ve prognozu değerlendirmek için önemlidir. T-lenfosit reseptörleri (TCR), timus kanserinin tipini belirlemede kritik bir rol oynar, çünkü bu reseptörler T lenfositlerin gelişimini kontrol eder. PD-L1 (Programlanmış Hücre Ölüm Ligandı 1) ise immün kontrol noktalarından biridir ve timus kanseri hücrelerinin bu ligandı taşıyıp taşımadığı, immünoterapi tedavisi için potansiyel bir hedefin belirlenmesinde önemlidir. CD5 ve CD117 gibi hücre yüzey belirteçleri timoma ve timik karsinom gibi timus kanseri türlerinin tanısında kullanılır. Ki-67, hücresel proliferasyon düzeyini değerlendirmek için kullanılırken, tirozin kinaz reseptörleri (örneğin, EGFR, c-Kit) ve hormon reseptörleri, timus kanserinin biyolojik özelliklerini anlamak ve spesifik tedavi stratejileri geliştirmek için önemlidir. Bu reseptörlerin değerlendirilmesi, hastanın tedavi planının kişiselleştirilmesine ve en etkili yaklaşımın belirlenmesine yardımcı olur.
Timus tümörü patolojik tiplerine göre farklı alt türler içerebilir.
Timus Hiperplazisi: Timus hiperplazisi timus bezinde normalden daha fazla hücre büyümesi anlamına gelir. Bu durum genellikle iyi huylu olup, kanserli değildir, ancak timusun normal işlevini etkileyebilir.
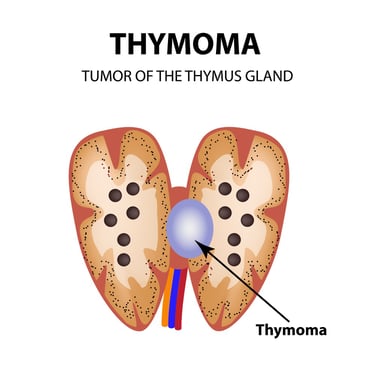
Timoma: Timoma timus dokusundan kaynaklanan ve tipik olarak iyi huylu (non-invaziv) olan bir türdür. Ancak bazı durumlarda kanserli hücreleri içerebilir. Timoma'nın kanserli hücreleri varsa bu durum timik karsinom olarak adlandırılabilir.
Timik Karsinom: Timik karsinom timus hücrelerinden köken alan kanserli bir türdür. Timik karsinom genellikle daha agresif olabilir ve diğer dokulara yayılma (metastaz) eğilimindedir.
Lenfoma: Timus lenfoması timusun lenfositlerinden kaynaklanan bir tür kanserdir..
Timus kanseri bu patolojik tiplerden birine veya birkaçına birden sahip olabilir. Her bir tür kanserin doğasını, tedavi yaklaşımlarını ve prognozu etkileyebilir. Hastanın tanısı, patolojik inceleme sonuçlarına dayanarak yapılır, bu da genellikle biyopsi sırasında alınan dokuların mikroskop altında incelenmesiyle elde edilir.
TÜMÖR EVRELEMESİ NASIL YAPILIR ?
Timus kanserinin evrelemesi (staging), hastalığın yayılma derecesini belirleme sürecidir ve tedavi planının oluşturulmasında önemlidir. Timus kanseri evrelemesi genellikle aşağıdaki faktörlere dayanır:
Tümör Boyutu (T): Timus kanserinin tümörün boyutunu ve timus bezine sınırlı olup olmadığını belirler. Bu, genellikle T1, T2, T3 ve T4 gibi kategorilere ayrılır, büyüklük arttıkça evrede artar.
Lenf Nodu Durumu (N): Timus kanseri evrelemesinde lenf nodlarına olan yayılımın değerlendirilmesi önemlidir. Lenf nodlarına yayılım varsa, evre artar. Bu genellikle N0, N1, N2 gibi kategorilere ayrılır.
Uzak Organ Metastazları (M): Timus kanseri, diğer organlara metastaz yapabilir. Bu durumu belirlemek için uzak organlarda metastazın varlığı veya yokluğu değerlendirilir. Uzak metastaz durumunda son evre olur.
Bu bilgilerin bir araya getirilmesiyle genellikle "TNM" sistemine dayanan bir evreleme sistemi kullanılır. Timus kanseri evreleri genellikle I, II, III ve IV şeklinde sınıflandırılır, IV evresi son evreyi ifade eder. Evreleme sürecinde genellikle görüntüleme yöntemleri, bilgisayarlı tomografi (BT), manyetik rezonans görüntüleme (MRG), ve pozitron emisyon tomografisi (PET) gibi teknolojiler de kullanılır. Bu görüntüleme yöntemleri, tümörün boyutunu, lenf nodlarına yayılımı ve uzak organ metastazlarını daha detaylı bir şekilde değerlendirmeye yardımcı olabilir. Timus kanseri evrelemesi, hastalığın yayılma derecesini belirlemek ve uygun tedavi stratejilerini belirlemek için önemlidir. Bu evreleme süreci, hastalığın prognozunu ve tedaviye verilecek yanıtı daha iyi anlamaya yardımcı olur.
EVRELERE GÖRE TEDAVİ NASIL YAPILIR?
Timus kanserinde tedavi, hastalığın evresine, türüne, hastanın genel sağlık durumuna ve diğer bireysel faktörlere göre kişiselleştirilir.
Evre I ve II: Bu evrelerde tümör genellikle timus bezine sınırlıdır. Cerrahi müdahale (timus bezinin çıkarılması veya kısmen çıkarılması) bu evrelerde sıkça tercih edilir. Cerrahi müdahale, tümörün çevre dokulara yayılmasını önlemeye ve hastalığı kontrol altına almaya yöneliktir.
Evre III: Timus kanseri bu evrede çevre lenf nodlarına yayılmış olabilir. Cerrahi müdahalenin yanı sıra radyoterapi (yüksek enerjili ışınlar kullanarak kanser hücrelerini yok etme) ve kemoterapi (ilaç kullanarak kanser hücrelerini öldürme) gibi tedavi yöntemleri kombinasyon halinde kullanılabilir.
Evre IV: Bu evrede timus kanseri vücudun diğer bölgelerine metastaz yapmış olabilir. Tedavi genellikle cerrahi, radyoterapi ve kemoterapinin bir kombinasyonunu içerebilir. Ayrıca hedefe yönelik tedaviler (targeted therapy) ve immünoterapi gibi yeni tedavi seçenekleri de düşünülebilir.
Yineleyen veya İleri Evreler: Hastalık yineleyen veya ileri evrede ise, cerrahi müdahale genellikle daha zorlu hale gelir. Tedavi seçenekleri arasında kemoterapi, radyoterapi, immünoterapi ve hedefe yönelik tedaviler bulunabilir. Klinik denemeler de bu aşamada bir seçenek olabilir.
Tedavi planı, bir multidisipliner sağlık ekibi tarafından belirlenir ve hastanın genel sağlık durumu, yaş, hastalığın biyolojik özellikleri gibi faktörlere göre özelleştirilir. Hastanın tedaviye verdiği yanıt, tedavi sürecinin yönetiminde önemlidir. Her hasta farklıdır, bu nedenle tedavi planı, hasta özelinde değerlendirilmelidir. Tedavi sürecinde hastalar, sağlık profesyonelleriyle işbirliği içinde olmalı ve tedavi seçenekleri hakkında ayrıntılı bilgi almalıdır.
Resim 3. Timus bezi kanseri timus bezinin nadir görülen kötü huylu tümörüdür.
TEDAVİDE KULLANILAN İLAÇLAR NELERDİR?
Timus kanseri tedavisinde kullanılan kemoterapiler, hormonal ilaçlar, akıllı ilaç tedavileri ve immünoterapiler, hastanın spesifik durumuna, kanserin türüne ve evresine göre değişebilir. Ancak genel olarak kullanılan bazı ilaçlar ve tedavi yaklaşımları şunlardır:
Kemoterapiler:
Sisplatin: Timus kanseri tedavisinde sıkça kullanılan bir platin bazlı kemoterapi ilacıdır.
Doksorubisin: Kanser hücrelerini hedefleyen ve çoğalmalarını engelleyen bir antitümör ilacıdır.
Etoposid: Hücre bölünmesini durduran bir ilaçtır ve timus kanseri tedavisinde kullanılabilir.
Karboplatin: Bir başka platinyum bazlı kemoterapi ilacıdır ve timus kanserine karşı etkili olabilir.
Akıllı İlaç Tedavileri:
Tyrosine Kinase İnhibitörleri: EGFR (Epidermal Growth Factor Receptor) veya c-Kit gibi tirozin kinaz reseptörlerini hedefleyen ilaçlar (sunitinib, lenvatinib) timus kanseri tedavisinde kullanılabilir..
İmmünoterapiler:
PD-1 veya PD-L1 İnhibitörleri: Pembrolizumab ve nivolumab gibi immünoterapi ilaçları, timus kanseri tedavisinde bağışıklık sistemini uyararak kullanılabilir.
Her hasta farklıdır ve tedavi planı bireysel özelliklere göre şekillenir. Tedavi seçenekleri, hastanın genel sağlık durumu, hastalığın evresi, türü ve diğer faktörlere bağlı olarak belirlenir. Tedavi süreci, bir tıbbi onkolog tarafından yönlendirilir ve hastanın tedaviye yanıtı düzenli olarak değerlendirilir.
İYİLEŞME SONRASI TAKİP NASIL YAPILMALIDIR ?
Timus kanseri tedavisi sonrasında hastaların izlenmesi, hastalığın tekrarlaması veya başka sorunların erken tespiti için önemlidir. İyileşme sonrası takip genellikle düzenli kontrolleri içerir. Bu kontroller genellikle bir onkolog tarafından yönetilir ve hastanın genel sağlık durumu, tedaviye verdiği yanıt, yan etkiler ve yaşam kalitesi göz önünde bulundurularak planlanır. Takip muayeneleri, görüntüleme testleri (BT, MRG, PET gibi), kan testleri ve fizik muayeneleri içerebilir. Bu kontroller hastanın sağlığını yakından izlemek ve gerekirse tedavi planını yeniden değerlendirmek amacıyla düzenlenir. Ayrıca hastalığın psikososyal etkileri ve yaşam tarzı faktörleri de değerlendirilir. İyi bir takip planı, hastanın sağlığını en iyi şekilde koruma ve hastalıkla mücadele etme sürecini yönetme konusunda önemli bir rol oynar.
