Beyin Kanseri
21.03.2025
BEYİN TÜMÖRÜ TANI VE TEDAVİSİ
Beyin tümörü beyinde anormal hücrelerin kontrolsüz bir şekilde çoğalmasıyla oluşan bir durumdur. Bu tümörler iyi huylu (benign) veya kötü huylu (malign) olabilir. İyi huylu tümörler genellikle daha yavaş büyür, çevre dokulara sıçramaz ve tedavi edildiklerinde tekrarlamaları daha az olasıdır. Kötü huylu tümörler ise daha agresif büyür ve çevre dokulara yayılabilir. Beyin tümörlerinin önemi, beyin gibi hayati bir organı etkilemesi ve vücudun diğer bölgelerine yayılma potansiyeline sahip olmasından kaynaklanır. Belirtiler tümörün yerleştiği alana ve büyüklüğüne bağlı olarak değişebilir ve baş ağrısı, görme bozuklukları, hafıza sorunları, kişilik değişiklikleri ve nöbetler gibi ciddi sağlık sorunlarına yol açabilir. Erken teşhis ve uygun tedavi, hastanın sağkalım oranını ve yaşam kalitesini önemli ölçüde artırabilir. Bu nedenle beyin tümörü belirtileri gösteren kişilerin vakit kaybetmeden tıbbi yardım almaları hayati önem taşır.
RİSK FAKTÖRLERİ NELERDİR?
Beyin tümörünün oluşumu için çeşitli risk faktörleri tanımlanmıştır. Ancak, bu faktörlerin varlığı her zaman beyin tümörüne yol açmayacağını unutmamak önemlidir.
Beyin tümörü ile ilişkilendirilen bazı yaygın risk faktörleri:
Genetik Faktörler: Bazı genetik bozukluklar ve sendromlar, beyin tümörü riskini artırabilir. Örneğin, nörofibromatozis, von Hippel-Lindau hastalığı veya Li-Fraumeni sendromu gibi durumlar.
Aile Öyküsü: Beyin tümörü olan yakın aile üyeleri riskin artmasına neden olabilir, ancak bu durum çok yaygın değildir.
Yaş: Beyin tümörleri her yaşta ortaya çıkabilir, ancak bazı türleri belirli yaş gruplarında daha yaygındır. Örneğin, gliomlar genellikle yetişkinlerde görülürken, medulloblastomlar çocukluk çağında daha sık rastlanır.
Radyasyona Maruz Kalma: Özellikle yüksek dozda iyonize radyasyona (örneğin, radyasyon tedavisi görmüş kişilerde) maruz kalmak beyin tümörü riskini artırabilir.
Çevresel Faktörler: Bazı çalışmalar belirli kimyasallara ve toksinlere uzun süre maruz kalmanın beyin tümörü riskini artırabileceğini öne sürmüştür, ancak bu konudaki kanıtlar net değildir.
Cinsiyet: Bazı beyin tümörü türleri erkeklerde daha sık görülürken, bazıları kadınlarda daha yaygındır.
Elektromanyetik Alanlara Maruziyet: Cep telefonları ve güç hatları gibi kaynaklardan gelen elektromanyetik alanlara maruziyetle ilgili çalışmalar hala devam etmektedir. Şu anda bu tür maruziyetlerin beyin tümörü riskini artırıp artırmadığı konusunda net bir kanıt yoktur.
Bu risk faktörlerinin her biri, beyin tümörü gelişimi üzerinde farklı derecelerde etkiye sahip olabilir ve birçok beyin tümörü, bu risk faktörlerinden herhangi biri olmaksızın gelişebilir.
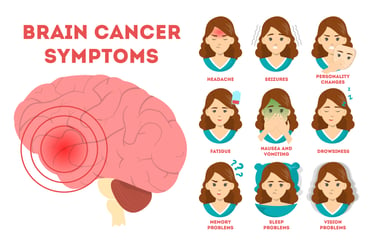
Resim 1. Beyin tümörlerinde dirençli baş ağrısı, sara nöbeti, bulantı ve kusma gibi şikayetler görülebilir.

NASIL OLUŞUR ?
Beyin tümörünün gelişim mekanizmaları oldukça karmaşıktır ve genellikle genetik değişiklikler ve çevresel etkilerin birleşimiyle ilişkilidir. Normalde vücut hücrelerinin bölünmesi ve ölmesi dikkatlice düzenlenir. Ancak bu düzenleme sürecindeki genetik mutasyonlar, hücrelerin kontrolsüz şekilde bölünmesine ve ölmemesine neden olabilir, bu da tümör oluşumuna yol açar. Beyin tümörleri, beyin dokusunun farklı tiplerinden kaynaklanabilir ve her türlü tümörün kendine özgü özellikleri ve davranışları vardır. Örneğin, astrositlerden (beyin ve omurilikteki destek hücreleri) kaynaklanan astrositomalar ve oligodendroglial hücrelerden kaynaklanan oligodendrogliomalar gibi. Genetik değişiklikler, DNA hasarının düzeltilmesindeki bozukluklar, hücre döngüsü kontrol mekanizmalarındaki arızalar ve programlanmış hücre ölümü (apoptozis) süreçlerindeki aksaklıklar, beyin tümörlerinin gelişiminde rol oynar. Ek olarak çevresel faktörler ve yaşam tarzı seçimleri gibi dış etkenler de bu genetik değişikliklerin tetiklenmesinde rol oynayabilir. Bu karmaşık etkileşim, beyin tümörlerinin çeşitliliğine ve tedaviye olan farklı yanıtlarına katkıda bulunur.
BELİRTİLERİ NELERDİR ?
Beyin tümörünün bulguları, tümörün büyüklüğüne, türüne ve beyindeki yerleşim yerine bağlı olarak farklılık gösterebilir. Ancak genel olarak bazı yaygın belirtiler şunlardır:
Baş Ağrısı: Özellikle sabahları şiddetli olan ve zamanla kötüleşen baş ağrıları beyin tümörünün yaygın bir belirtisidir.
Nöbetler: Beyin tümörü olan kişilerde, önceden nöbet geçmişi olmayan yetişkinlerde bile, nöbetler görülebilir.
Kişilik veya Davranış Değişiklikleri: Hafıza sorunları, kafa karışıklığı, konsantrasyon güçlüğü veya kişilik değişiklikleri beyin tümörünün belirtileri arasındadır.
Görme ve İşitme Sorunları: Görme bulanıklığı, çift görme, işitme kaybı veya tinnitus (kulak çınlaması) gibi görme veya işitme problemleri görülebilir.
Konuşma Güçlükleri: Konuşmada zorluk veya anlaşılmaz konuşma olabilir.
Hareket ve Koordinasyon Bozuklukları: El ve ayaklarda uyuşma veya karıncalanma, koordinasyon kaybı, dengesizlik veya yürüme güçlüğü görülebilir.
Kaslarda Zayıflık veya Felç: Vücudun bir tarafında güç kaybı veya felç görülebilir.
Bulantı ve Kusma: Özellikle sabahları oluşan ve baş ağrısı ile birlikte gelen bulantı ve kusma görülebilir.
Bu belirtiler her zaman beyin tümörünün varlığını göstermez ve başka sağlık sorunlarından da kaynaklanabilir. Ancak yukarıdaki belirtilerden herhangi birini yaşayan bir kişi, kesin bir teşhis ve gerekli tedavi için bir hekime başvurmalıdır. Özellikle bu belirtiler birden fazla ve sürekli olarak ortaya çıkıyorsa, tıbbi yardım almak önemlidir.
TANISI NASIL KONULUR?
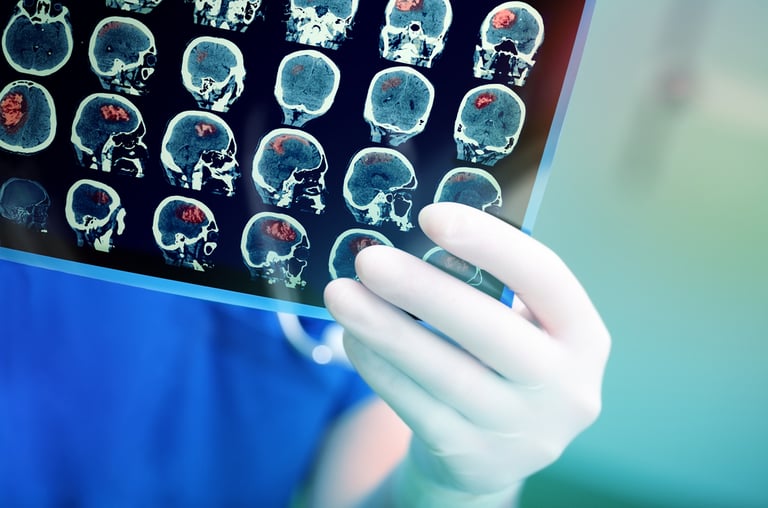
Beyin tümörü tanısı çeşitli tanısal araçlar ve prosedürler kullanılarak konulur. İlk adım genellikle hastanın tıbbi öyküsünün detaylı bir şekilde alınması ve fiziksel nörolojik muayenesidir. Bu muayene refleksler, kas gücü, koordinasyon, duyu yeteneği ve zihinsel durum gibi beyin ve sinir sistemine ilişkin işlevleri değerlendirir. Belirtiler ve muayene bulguları beyin tümörünü düşündürdüğünde, daha ayrıntılı görüntüleme testleri yapılır. Bunlar arasında manyetik rezonans görüntüleme (MRI) ve bilgisayarlı tomografi (CT) taramaları bulunur. MRI, beyin dokusunun ayrıntılı görüntülerini sağlar ve tümörün varlığını, büyüklüğünü ve beyindeki yerleşimini belirlemede son derece yararlıdır. Bazı durumlarda, tümörün özelliklerini daha iyi anlamak ve en uygun tedavi planını belirlemek için pozitron emisyon tomografisi (PET) taraması veya manyetik rezonans spektroskopisi (MRS) gibi diğer ileri görüntüleme teknikleri de kullanılabilir. Eğer tümör şüphesi varsa, kesin teşhis koymak ve tümörün türünü belirlemek için cerrahi biyopsi yapılabilir. Bu işlemde, tümörden küçük bir doku örneği alınır ve mikroskop altında incelenir. Tüm bu tanısal yöntemler, beyin tümörünün varlığını, tipini, boyutunu ve yayılımını belirlemek için birlikte kullanılır, ve bu bilgiler, hasta için en uygun tedavi stratejisini geliştirmek amacıyla kullanılır.
PATOLOJİK TİPLERİ NELERDİR?
Beyin tümörleri, köken aldıkları hücre tipine ve histopatolojik özelliklerine göre birçok farklı tipe ayrılır.
En yaygın beyin tümörü patolojik tiplerinden bazıları:
Gliomlar: Bu grup, beyin ve omurilikte bulunan glial hücrelerden kaynaklanan tümörleri kapsar. Gliomlar, daha spesifik alt tiplere ayrılır:
Astrositomlar: Astrosit hücrelerinden kaynaklanır ve genellikle yetişkinlerde görülür.
Oligodendrogliomlar: Oligodendrosit hücrelerinden gelişir ve genellikle beyin kabuğu (korteks) içinde yer alır.
Ependimomlar: Ependim hücrelerinden kaynaklanır ve genellikle omurilikte veya beyin ventriküllerinde bulunur.
Glioblastom Multiforme (GBM): En agresif gliom türüdür ve genellikle hızlı büyüme ve kötü prognoz ile karakterizedir.
Menenjiyomlar: Meninkslerden (beyni kaplayan zarlar) kaynaklanan genellikle iyi huylu tümörlerdir.
Schwannomlar: Sinir kılıfı hücreleri olan Schwann hücrelerinden gelişir. Genellikle iyi huyludur ve sıklıkla işitme siniri etrafında bulunur.
Pitüiter Adenomlar: Hipofiz bezinde gelişen genellikle iyi huylu tümörlerdir ve hormonal dengesizliklere neden olabilir.
Medulloblastomlar: Çocuklarda daha yaygın olan, agresif ve kötü huylu bir tümördür. Bu tümörler, serebellumda (küçük beyin) gelişir.
Kraniyofaringiomlar: Beyin sapı ve hipofiz bezi yakınlarında gelişen, genellikle iyi huylu tümörlerdir.
Primer Santral Sinir Sistemi Lenfomları: Beyin veya omurilikte gelişen lenfom türüdür ve genellikle kötü huyludur.
Pineal Bölge Tümörleri: Pineal bezde gelişen ve genellikle çocuklarda ve genç yetişkinlerde görülen tümörler.
Bunlar beyin tümörlerinin en yaygın patolojik tipleridir, ancak bu tümörler çok çeşitli ve karmaşık olabilir ve daha nadir tümör türleri de mevcuttur. Her tümör tipi, farklı klinik özelliklere, tedavi yanıtlarına ve prognozlara sahiptir. Bu nedenle, kesin tanı ve uygun tedavi için detaylı patolojik inceleme gereklidir. Beyin tümörlerinin tedavi planlaması ve prognoz değerlendirmesinde, tümörün moleküler ve genetik özelliklerini belirlemek hayati önem taşır. Bu çerçevede, IDH1 ve IDH2 gen mutasyonları, özellikle gliomlar için önemli prognostik belirteçler olarak kabul edilir; bu mutasyonlara sahip tümörler genellikle daha iyi bir prognoza işaret eder. 1p/19q kodelesyonu, oligodendrogliomlarda görülen bir genetik anormallik olup, genellikle daha olumlu prognoz ve kemoterapiye daha iyi yanıt ile ilişkilidir. Glioblastomlarda, MGMT (O6-metilguanin-DNA metiltransferaz) promotor metilasyonunun varlığı, belirli kemoterapi ajanlarına daha iyi yanıt anlamına gelebilir. PD-L1 (Programlanmış hücre ölümü ligandı 1) ekspresyonu ise immünoterapiye yanıt açısından önemlidir ve bazı beyin metastazlarında önemli bir tedavi hedefi olarak değerlendirilir. Bu moleküler ve genetik markörler, tümörün biyolojik davranışını, tedaviye yanıtını ve hasta prognozunu anlamada kritik rol oynar. Bu bilgiler kişiselleştirilmiş tedavi yaklaşımlarının geliştirilmesine ve beyin tümörü tedavisinde yeni terapötik stratejilerin keşfine önemli katkı sağlar. Modern beyin tümörü yönetiminde, bu moleküler ve genetik testlerin önemi artmaktadır ve bu testler, tümörün daha iyi anlaşılmasına ve etkili tedavi planlarının oluşturulmasına imkan tanır.
Resim 2. Beyin tümörü tanısı BT ve MR ile konulur.
TÜMÖR EVRELEMESİ NASIL YAPILIR ?
Beyin tümörlerinde tümör evrelemesi, tümörün boyutu, yayılma derecesi ve agresifliği gibi özelliklerini belirlemek için yapılır. Ancak, beyin tümörlerinin evrelemesi, diğer kanser türlerinde kullanılan geleneksel TNM (Tümör, Nodüller, Metastaz) sınıflandırmasından farklıdır. Beyin tümörlerinin evrelemesi genellikle Dünya Sağlık Örgütü (WHO) tarafından belirlenen derecelendirme sistemine dayanır. Bu sistem, tümörün histolojik özellikleri ve malignite (kötü huyluluk) derecesine göre bir derecelendirme yapar:
Grade I (Düşük Dereceli): Bu tümörler genellikle iyi huylu, yavaş büyüyen ve çevre dokulara sınırlı olan tümörlerdir. Cerrahi ile tamamen çıkarılabilirler ve tekrarlama olasılıkları düşüktür.
Grade II: Bu tümörler de yavaş büyüyen, ancak Grade I tümörlerden biraz daha agresif olan tümörlerdir. Yine de, cerrahi ile tamamen çıkarılabilirler ancak tekrarlama ve maligniteye dönüşme riskleri daha yüksektir.
Grade III (Yüksek Dereceli): Bu tümörler agresif büyüme gösterir ve çevre dokulara yayılma eğilimindedir. Cerrahi, radyoterapi ve kemoterapi ile tedavi edilirler, ancak genellikle tekrarlama riski yüksektir.
Grade IV (En Yüksek Dereceli): Bu tümörler çok agresif ve hızlı büyüyen tümörlerdir. Çevre dokulara hızla yayılırlar ve tedaviye yanıt daha zordur. Glioblastoma multiforme (GBM) gibi tümörler bu kategoriye girer.
Bu derecelendirme sistemi, tümörün mikroskopik incelemesi ile belirlenir ve tümörün tipi, hücrelerin anormallik derecesi, mitoz (hücre bölünmesi) sayısı, nekroz (doku ölümü) varlığı ve vasküler (damar) proliferasyon gibi faktörlere bakılarak yapılır. Bu evreleme, tedavi planlamasında ve prognoz tahmininde önemli bir rol oynar. Örneğin, daha yüksek dereceli (Grade III ve IV) tümörler genellikle daha agresif tedavi gerektirir ve prognoz daha kötü olabilir. Bu nedenle doğru tanı ve evreleme, beyin tümörü tedavisinde kritik önem taşır.
EVRELERE GÖRE TEDAVİ NASIL YAPILIR?
Beyin tümörlerinin tedavisi, tümörün tipine, boyutuna, konumuna, derecesine (evresine) ve hasta genel sağlık durumuna bağlı olarak değişiklik gösterir. Beyin tümörlerinin evrelerine göre tedavi seçenekleri genellikle şu şekildedir:
Grade I ve II (Düşük Dereceli Tümörler):
Cerrahi: İlk tedavi seçeneği genellikle tümörün mümkün olduğunca çıkarmaktır. Bazı durumlarda, tümör tamamen çıkarılabilir ve cerrahi en iyi sonucu verir.
Radyoterapi: Cerrahi sonrası veya cerrahi mümkün değilse kullanılır. Bazı düşük dereceli tümörlerde, tümörün büyümesini yavaşlatmak veya durdurmak için kullanılabilir.
Kemoterapi: Genellikle cerrahi ve/veya radyoterapiye ek olarak düşünülür, özellikle tümör tamamen çıkarılamadıysa veya tekrarladıysa kullanılır.
Grade III ve IV (Yüksek Dereceli Tümörler):
Cerrahi: Mümkün olan en fazla tümör dokusunun çıkarılması amaçlanır, ancak bu tümörlerin agresif doğası nedeniyle tamamen çıkarılması zor olabilir.
Radyoterapi: Neredeyse her zaman cerrahi sonrası uygulanır. Yüksek dereceli tümörlerin tedavisinde anahtar rol oynar.
Kemoterapi: Genellikle radyoterapi ile birlikte veya tek başına kullanılır. Bazı ilaçlar, özellikle glioblastomalarda yaygın olarak kullanılır.
Tüm tedavi seçeneklerinde, hasta sağlık durumu, yaş, tümörün yerleşim yeri ve diğer sağlık koşulları dikkate alınarak kişiselleştirilmiş bir tedavi planı oluşturulur. Ayrıca, tedavinin yan etkilerini yönetmek ve yaşam kalitesini artırmak için destekleyici bakım ve rehabilitasyon da önemlidir. Beyin tümörü tedavisi, genellikle multidisipliner bir yaklaşım gerektirir ve nöroşirürji, onkoloji, radyasyon onkolojisi ve diğer onkoloji uzmanlık alanlarından hekimleri ortak çalışmasıyla yürütülür. Her hasta için en uygun tedavi planı, tümörün özellikleri ve hasta ihtiyaçlarına göre özel olarak tasarlanır.
Resim 3. Beyin tümörü tedavisi öncelikle ameliyat ile yapılır. Ameliyat mümkün olmadığı durumlarda radyoterapi ve kemoterapi uygulanır.
TEDAVİDE KULLANILAN SİSTEMİK İLAÇLAR NELERDİR?
Beyin tümörlerinin tedavisinde kullanılan kemoterapi ilaçları, hormonal tedaviler, akıllı ilaçlar ve immünoterapiler, tümörün tipine ve karakteristiklerine göre değişkenlik gösterir.
Kemoterapi İlaçları
Temozolomid: Özellikle glioblastom ve anaplastik astrositom gibi yüksek dereceli gliomların tedavisinde kullanılır.
Karmustin (BCNU) ve Lomustin (CCNU): Bu nitrozüreler beyin tümörlerinin tedavisinde kullanılır.
Vinkristin: Genellikle diğer kemoterapi ilaçlarıyla kombinasyon halinde kullanılır.
Platin Bazlı İlaçlar (Sisplatin, Karboplatin): Bazı beyin tümörleri için kullanılabilir.
Akıllı İlaç Tedavileri (Hedefe Yönelik Tedaviler)
Bevasizumab: Vasküler endotelyal büyüme faktörü (VEGF) yolunu hedef alır ve özellikle glioblastomun tedavisinde kullanılır.
Erlotinib ve Gefitinib: EGFR yolunu hedef alan ilaçlardır.
Lapatinib: HER2/neu yolunu hedef alır ve bazı beyin tümörleri için araştırılmaktadır.
İmmünoterapiler
Nivolumab ve Pembrolizumab: PD-1 yolu inhibitörleri beyin tümörlerinin tedavisinde araştırılmaktaıdır.
İpilimumab: CTLA-4 yolu inhibitörü; bazı durumlarda beyin tümörleri için kullanılır.
Kanser Aşıları (örn., DCVax-L, Rintega): Özellikle glioblastoma için araştırılan özelleştirilmiş tedaviler.
Bu ilaçlar ve tedavi yöntemleri, tümörün biyolojik özelliklerine, hastanın genel sağlık durumuna ve tedaviye önceden verdiği yanıtlara göre seçilir. Tedavi seçeneklerinin gelişimi sürekli devam etmekte olup, klinik çalışmalar yeni ve daha etkili tedavi yöntemlerinin keşfini sağlamaktadır. Her zaman olduğu gibi, spesifik tedavi seçenekleri ve kombinasyonları, tedavi edilen tümörün tipine ve hastanın bireysel durumuna göre onkolog tarafından belirlenmelidir.
İYİLEŞME SONRASI TAKIP NASIL YAPILMALIDIR ?
Beyin tümörü tedavisi sonrasında iyileşme sürecindeki takip, tümörün tekrarlama riskini azaltmak ve erken müdahale sağlamak için hayati önem taşır. İyileşme sonrası takip genellikle düzenli nörolojik muayeneler ve MRI gibi görüntüleme testlerini içerir. Bu muayeneler tümörün geri dönüş belirtilerini veya yeni anormallikleri erken saptamak için yapılır. Hastalar genellikle tedavi sonrası ilk birkaç yıl boyunca sık sık (örneğin, her 3-6 ayda bir) görüntüleme testlerine tabi tutulur. Zamanla ve hastanın durumu stabil hale geldikçe, bu testlerin sıklığı azaltılabilir. Ayrıca hastaların nörolojik fonksiyonlarını, bilişsel durumlarını ve genel sağlık durumlarını izlemek için düzenli kontroller yapılır. Bu süreçte hastaların herhangi bir yeni semptom veya endişe durumunda hemen doktorlarına başvurmaları önerilir. Fiziksel ve bilişsel rehabilitasyon programları, yaşam kalitesini artırmak ve iyileşme sürecindeki fonksiyonel iyileşmeyi desteklemek için de önemli olabilir. Ayrıca duygusal ve psikolojik destek, tedavi sonrası dönemde hastalar ve aileleri için hayati öneme sahip olabilir. Bu nedenle, hastaların ve ailelerinin, gerektiğinde psikolojik danışmanlık veya destek gruplarından yararlanmaları teşvik edilir. İyileşme sonrası takip hastalığın doğası ve tedavinin karmaşıklığı göz önünde bulundurulduğunda, multidisipliner bir yaklaşım gerektirir ve bu süreç hastanın nöroşirürji, tıbbi onkoloji ve radyasyon onkolojisi ile sürekli iletişimde olmasını gerektirir.
