سرطان الأمعاء الدقيقة
21.03.2025
تشخيص وعلاج سرطان الأمعاء الدقيقة
سرطان الأمعاء الدقيقة هو نوع نادر نسبيا من السرطان يمكن أن يؤثر على أي جزء من الأمعاء الدقيقة. على الرغم من أن الأمعاء الدقيقة هي أطول جزء من الجهاز الهضمي، إلا أنها لا تمثل سوى نسبة صغيرة من سرطانات الجهاز الهضمي. يمكن أن يكون سرطان الأمعاء الدقيقة من أنواع مختلفة، مثل السرطان الغدي، وسرطان الغدد الليمفاوية، والورم السرطاني، والساركوما. وتكمن أهمية هذا النوع من السرطان في أنه غالبا ما يتم تشخيصه متأخرا، حيث قد لا تظهر أعراض واضحة في المراحل المبكرة. نظرًا لأن الأعراض غالبًا ما تكون غير محددة (مثل آلام البطن وفقدان الوزن وفقر الدم)، فقد يكون من الصعب إجراء تشخيص دقيق. يمكن للتشخيص المبكر أن يزيد بشكل كبير من نجاح العلاج، لذا فإن الفحوصات المنتظمة والتدخل الطبي الفوري مهمان للأفراد الذين يعانون من عوامل الخطر (مثل المتلازمات الوراثية وأمراض الجهاز الهضمي السابقة). على الرغم من ندرة سرطان الأمعاء الدقيقة، إلا أنه يمثل مجالًا مهمًا لفهم سرطانات الجهاز الهضمي وإدارتها. يعد هذا النوع من السرطان أيضًا محورًا مهمًا للبحث في أمراض الجهاز الهضمي والأورام.
الصورة 1:قد تحدث شكاوى مثل الغثيان والقيء وفقدان الوزن وآلام البطن بسبب سرطان الأمعاء الدقيقة.


ما هي عوامل الخطر؟
على الرغم من أن سرطان الأمعاء الدقيقة نادر نسبيًا، إلا أن بعض عوامل الخطر قد تزيد من احتمالية الإصابة بهذا النوع من السرطان.
العوامل الوراثية والتاريخ العائلي:بعض المتلازمات الوراثية، وخاصة الحالات مثل متلازمة لينش (HNPCC) وداء البوليبات الغدي العائلي (FAP)، قد تزيد من خطر الإصابة بسرطان الأمعاء الدقيقة. قد يكون هناك خطر متزايد لدى الأفراد الذين لديهم تاريخ عائلي للإصابة بسرطان الأمعاء الدقيقة.
أمراض معوية أخرى:أمراض الأمعاء الالتهابية المزمنة، وخاصة مرض كرون والتهاب القولون التقرحي، قد تزيد من خطر الإصابة بسرطان الأمعاء الدقيقة.
العمر والجنس:يعد سرطان الأمعاء الدقيقة أكثر شيوعًا بشكل عام لدى الأشخاص الذين تبلغ أعمارهم 60 عامًا فما فوق. الرجال أكثر عرضة لهذا النوع من السرطان قليلاً من النساء.
التغذية ونمط الحياة:الوجبات الغذائية الغنية بالدهون ومنخفضة الألياف قد تزيد من خطر الإصابة بسرطان الأمعاء الدقيقة. قلة النشاط البدني والسمنة من عوامل الخطر أيضًا. وفقا لبعض الدراسات، فإن استهلاك الكحول والتدخين قد يزيد من المخاطر.
علاج السرطان السابق:قد يكون الأشخاص الذين خضعوا سابقًا للعلاج الإشعاعي أكثر عرضة للإصابة بسرطان الأمعاء الدقيقة، خاصة بعد العلاج الإشعاعي لمنطقة الحوض.
جراحات الجهاز الهضمي:قد يكون الأفراد الذين خضعوا لعملية جراحية في المعدة أكثر عرضة للإصابة بسرطان الأمعاء الدقيقة بعد العملية.
إن وجود عوامل الخطر هذه لا يعني أنك ستصاب بسرطان الأمعاء الدقيقة، ولكنها قد تزيد من خطر الإصابة. تعد الفحوصات الطبية المنتظمة للأفراد المعرضين للخطر واختبارات الفحص المبكر عند الضرورة أمرًا مهمًا للتشخيص المبكر للسرطان.
كيف يحدث ذلك؟؟
ترتبط آليات تطور سرطان الأمعاء الدقيقة بتفاعل عدد من العوامل الوراثية والبيئية. عادة، تنمو الخلايا المعوية وتنقسم بطريقة متوازنة. ومع ذلك، فإن الطفرات التي تحدث في الحمض النووي يمكن أن تعطل هذه العملية المتوازنة. يمكن أن تؤدي هذه الطفرات إلى تكوين الورم عن طريق التسبب في نمو الخلايا وانقسامها بشكل لا يمكن السيطرة عليه وإطالة عمرها. قد تزيد المتلازمات الوراثية، مثل متلازمة لينش أو داء البوليبات الغدي العائلي، من خطر الإصابة بهذه الطفرات. قد تلعب بعض العوامل البيئية أيضًا دورًا في تطور سرطان الأمعاء الدقيقة. العادات الغذائية، وعوامل نمط الحياة (التدخين وتعاطي الكحول)، وأمراض الأمعاء الالتهابية وبعض جراحات الأمعاء السابقة قد تزيد من خطر الإصابة بالسرطان. قد يرتبط أيضًا تطور الورم في الأمعاء الدقيقة بضعف قدرة الجهاز المناعي على التعرف على الخلايا غير الطبيعية وتدميرها بشكل طبيعي. تساهم هذه التفاعلات المعقدة في تطور وتطور سرطان الأمعاء الدقيقة.
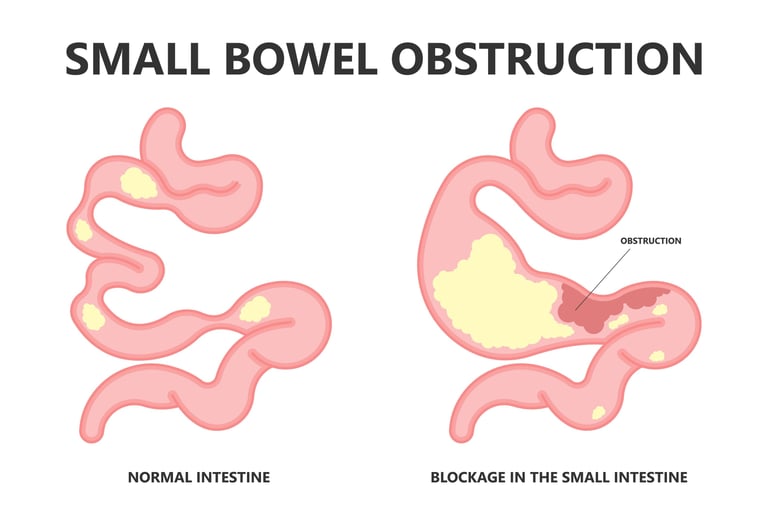
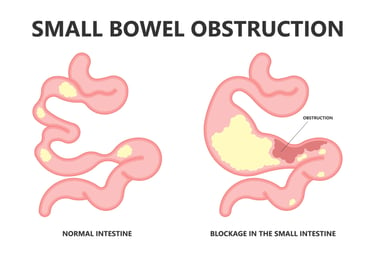
الصورة 2: في سرطان الأمعاء الدقيقة، قد تحدث حالات طارئة مثل العلوص (انسداد في الأمعاء).
ما هي الاعراض؟
سرطان الأمعاء الدقيقة هو نوع من السرطان لا تظهر عليه أعراض واضحة عادة، وبالتالي يصعب تشخيصه. ومع ذلك، فإن بعض النتائج قد تشير إلى وجود المرض.
النتائج الشائعة لسرطان الأمعاء الدقيقة:
ألم في البطن أو عدم الراحة: وهو أحد الأعراض الأكثر شيوعا وعادة ما يحدث على شكل ألم مستمر أو متقطع في منطقة البطن.
فقدان الوزن:يعد فقدان الوزن غير المبرر وغير المقصود أحد الأعراض المحتملة لسرطان الأمعاء الدقيقة.
الإسهال أو الإمساك: قد تكون التغيرات في عادات الأمعاء، وخاصة تلك طويلة المدى، علامة على الإصابة بسرطان الأمعاء الدقيقة.
استفراغ و غثيان: في بعض الحالات، يمكن أن يسبب الورم انسدادًا معويًا، مما يؤدي إلى الغثيان والقيء.
مشاكل في الجهاز الهضمي:قد تحدث الغازات أو الانتفاخ أو أي إزعاج آخر في الجهاز الهضمي.
فقر دم:يمكن أن يحدث فقر الدم بسبب فقدان الدم أو نقص الحديد ويمكن أن يسبب أعراض مثل التعب والشحوب لدى المرضى.
جايتادا كان:قد يكون الدم في البراز أو البراز الأسود علامة على وجود نزيف في الأمعاء.
اليرقان: إذا كان الورم يسد القنوات الصفراوية، فقد يحدث اصفرار في الجلد وبياض العينين.
على الرغم من أن هذه الأعراض ليست خاصة بسرطان الأمعاء الدقيقة، إلا أنه إذا كانت هناك أعراض طويلة الأمد أو غير مفسرة، فمن المهم مراجعة الطبيب لإجراء التقييم الطبي. يمكن أن تكون هذه الأعراض أيضًا علامة على أمراض الجهاز الهضمي الأخرى، لذلك من الضروري إجراء فحص طبي شامل للتشخيص الصحيح.
كيف يتم تشخيصه؟
عادة ما يتم تشخيص سرطان الأمعاء الدقيقة من خلال مجموعة من تقييم الأعراض واختبارات طبية مختلفة. أولاً، يتم إجراء التاريخ الطبي للمريض والفحص البدني. مع أخذ الأعراض وعوامل الخطر بعين الاعتبار، يتم توجيه اختبارات تشخيصية أكثر تحديدًا. تشمل هذه الاختبارات اختبارات الدم (مثل تعداد الدم الكامل، واختبارات وظائف الكبد)، واختبارات البراز (اختبار الدم الخفي)، واختبارات التصوير (التصوير بالموجات فوق الصوتية، والتصوير المقطعي المحوسب (CT)، والتصوير بالرنين المغناطيسي (MRI)، وهي مهمة بشكل خاص سرطان الأمعاء الدقيقة). التنظير الكبسولي والتنظير المعوي المزدوج بالبالون. إذا لزم الأمر، يتم إجراء خزعة لتقييم وجود الورم وانتشاره. تسمح الخزعة بفحص أنسجة الورم تحت المجهر وهي ضرورية لإجراء تشخيص نهائي. يمكن أن يكون سرطان الأمعاء الدقيقة صعبًا في كثير من الأحيان لأن الأعراض غالبًا ما تكون غامضة وأخرى أكثر شيوعًا ويمكن الخلط بينها وبين الأمراض المعوية، لذا فإن التقييم الطبي الشامل والاختبارات التشخيصية المناسبة لهما أهمية كبيرة.
ما هي الأنواع المرضية؟ر؟
يمكن أن يحدث سرطان الأمعاء الدقيقة في أنواع مرضية مختلفة، وقد يختلف السلوك السريري والاستجابة للعلاج من كل نوع. فيما يلي الأنواع المرضية الرئيسية لسرطان الأمعاء الدقيقة:
سرطان غدي: هو النوع الأكثر شيوعا من سرطان الأمعاء الدقيقة ويحدث عادة في الاثني عشر (الجزء الأول من الأمعاء الدقيقة). تنشأ الأورام السرطانية الغدية من الطبقة المخاطية للأمعاء.
الأورام السرطانية:تنشأ هذه الأنواع من خلايا الغدد الصم العصبية، التي تقع عادة في الجزء الأوسط من الأمعاء الدقيقة. يمكن للأورام السرطانية أن تنتج هرمونات، مما قد يؤدي إلى الإصابة بالمتلازمة السرطانية.
أورام انسجة الجهاز الهضمي (GIST): تتطور هذه الأورام من الخلايا العضلية لجدار الأمعاء أو من سلائف هذه الخلايا. يمكن العثور على أورام الجهاز المعدي المعوي المعوي في الأمعاء الدقيقة، ولكن يمكن أن تحدث أيضًا في مناطق أخرى من الجهاز الهضمي مثل المعدة والقولون.
سرطان الغدد الليمفاوية: عادة ما تنشأ الأورام اللمفاوية في الأمعاء الدقيقة من الأنسجة اللمفاوية، وهي جزء من الجهاز المناعي. يمكن تقسيم الأورام اللمفاوية المعوية الدقيقة إلى سرطان الغدد الليمفاوية هودجكين وسرطان الغدد الليمفاوية غير هودجكين.
يتضمن كل نوع مرضي تغيرات جينية محددة وسمات سريرية، وتؤخذ هذه العوامل بعين الاعتبار عند اختيار العلاج. ولذلك، التشخيص المرضي مهم للتشخيص النهائي وخطة العلاج المناسبة. يساعد تحديد النوع المرضي على فهم سلوك الورم والتشخيص وخيارات العلاج المحتملة. في تشخيص سرطان الأمعاء الدقيقة، من المهم فحص بعض المستقبلات والعلامات الجينية لفهم المظهر الجزيئي للورم. على وجه الخصوص، بالنسبة لأورام الجهاز الهضمي اللحمية (GIST)، يتم فحص وجود بروتينات KIT (CD117) وPDGFRa (مستقبل عامل النمو المشتق من الصفائح الدموية ألفا)، حيث تلعب هذه المستقبلات دورًا حاسمًا في تشخيص وعلاج GISTs. قد يكون مستقبل HER2/neu مهمًا أيضًا في بعض الأورام السرطانية الغدية في الأمعاء الدقيقة وقد يستجيب للعلاجات التي تستهدف HER2. يمكن استخدام تعبير PD-L1 (الموت المبرمج 1) لتقييم الاستجابة للعلاج المناعي. بالإضافة إلى ذلك، يمكن فحص حالة عدم استقرار الأقمار الصناعية الدقيقة (MSI) وإصلاح عدم التطابق (MMR)، خاصة فيما يتعلق بالاستجابة للعلاج المناعي. قد يكون وجود طفرات جينية مثل KRAS وNRAS وBRAF مهمًا أيضًا، خاصة في تحديد خيارات العلاج والتنبؤ بمسار المرض. يتيح تحليل هذه العوامل الجزيئية والوراثية تحديدًا دقيقًا للمرض وإنشاء خطط علاجية أكثر فعالية وشخصية. ولذلك، عندما يتم تشخيص سرطان الأمعاء الدقيقة، فإن فحص هذه المستقبلات والعلامات الجزيئية هو نهج معتمد على نطاق واسع في ممارسة علاج الأورام.
كيف يتم تحديد مرحلة الورم؟
إن تحديد مرحلة الورم في سرطان الأمعاء الدقيقة هو عملية تستخدم لتحديد مدى انتشار السرطان. تتم هذه العملية عادةً باستخدام نظام تصنيف TNM. يشير TNM إلى حجم الورم وانتشاره المحلي (T)، وانتشاره إلى العقد الليمفاوية القريبة (N)، والورم النقيلي (M).
نظام التدريج TNM لسرطان الأمعاء الدقيقة:
ت (الورم):
T1: يقتصر الورم على الغشاء المخاطي (الغشاء الداخلي) أو تحت المخاطية (الطبقة السفلية).
T2: انتشر الورم إلى الطبقة العضلية.
T3: وصل الورم إلى الغشاء المصلي (الغشاء الخارجي).
T4: انتشر الورم إلى الأعضاء أو الهياكل المجاورة.
(العقدة الليمفاوية):
N0: لم ينتشر السرطان إلى العقد الليمفاوية.
N1: يوجد سرطان منتشر إلى العقد الليمفاوية القريبة.
N2: ينتشر إلى العقد الليمفاوية الأكثر و/أو البعيدة.
م (الانبثاث:
M0: لا يوجد ورم خبيث بعيد.
M1: يوجد ورم خبيث بعيد.
يلعب نظام التدريج هذا دورًا مهمًا في تحديد مدى تقدم السرطان وخيارات العلاج. للحصول على مرحلة أكثر تفصيلاً وخطة علاج مناسبة، غالبًا ما يستخدم الأطباء مجموعة متنوعة من الاختبارات التشخيصية (على سبيل المثال، التصوير المقطعي المحوسب، والتصوير بالرنين المغناطيسي، والتنظير الداخلي) وإجراءات مثل الخزعة. نتائج التدريج لها تأثير كبير على خيارات علاج المريض والتشخيص.
الصورة 3:أنافي سرطان الأمعاء الدقيقة، قد تكون هناك حاجة إلى إزالة مؤقتة أو دائمة للأمعاء (فغر اللفائفي).
كيف يتم العلاج حسب المراحل؟
تختلف طرق علاج سرطان الأمعاء الدقيقة حسب مرحلة المرض. وفي كل مرحلة يتم تحديد خيارات العلاج الأنسب مع الأخذ بعين الاعتبار مدى انتشار السرطان والحالة الصحية العامة للمريض.
طرق العلاج حسب المراحل:
المرحلة المبكرة (المرحلة الأولى والثانية):
الجراحة: العلاج الرئيسي لسرطان الأمعاء الدقيقة في المرحلة المبكرة هو الجراحة. عادةً ما تكون إزالة الورم وبعض الأنسجة السليمة المحيطة به كافية.
محليالمرحلة المتقدمة (المرحلة الثالثة وأحيانا الثانية):
العلاج المساعد الجديد: قبل الجراحة، يمكن تطبيق العلاج الكيميائي أو العلاج الإشعاعي لتقليص الورم أو زيادة نجاح الجراحة.
الجراحة: هي عملية إزالة الورم والأنسجة المحيطة به والغدد الليمفاوية المصابة.
العلاج المساعد: بعد الجراحة، يمكن تطبيق العلاج الكيميائي و/أو العلاج الإشعاعي لتقليل خطر انتشار السرطان.
السرطان النقيلي (المرحلة الرابعة):
الجراحة التلطيفية: يتم إجراؤها لتخفيف الأعراض (على سبيل المثال، تخفيف الانسداد).
العلاج الجهازي: يستخدم العلاج الكيميائي للسيطرة على ورم خبيث وتخفيف الأعراض.
العلاج الموجه والعلاج المناعي: في بعض الحالات، يمكن إعطاء الأدوية أو العلاج المناعي الذي يستهدف الشكل الجزيئي للورم.
العلاج الإشعاعي: يمكن استخدامه للسيطرة على الألم وتخفيف الأعراض.
الرعاية الداعمة: يتم تطبيق إدارة الألم والدعم الغذائي والعلاجات الداعمة الأخرى لتحسين نوعية حياة المريض.
نظرًا لاختلاف حالة كل مريض، يجب أن تكون خطة العلاج خاصة بالفرد. يحدد الأطباء أسلوب العلاج الأنسب من خلال الأخذ في الاعتبار الحالة الصحية العامة للمريض، وخصائص السرطان، وتفضيلات المريض. أثناء عملية العلاج، من المهم المتابعة بانتظام وإجراء التعديلات على خطة العلاج عند الضرورة.
ما هي الأدوية المستخدمة في العلاج؟
تختلف طرق العلاج المستخدمة في سرطان الأمعاء الدقيقة اعتمادًا على نوع السرطان ومرحلته. تعد العلاجات الكيميائية والعلاجات المستهدفة (الأدوية الذكية) والعلاجات المناعية من بين خيارات العلاج. بعض طرق العلاج المستخدمة في سرطان الأمعاء الدقيقة:
أدوية العلاج الكيميائي:
فلورويوراسيل (5-FU): يُستخدم غالبًا مع أدوية أخرى.
كابيسيتابين: هو دواء للعلاج الكيميائي عن طريق الفم.
أوكساليبلاتين: يمكن استخدامه مع أدوية العلاج الكيميائي الأخرى.
الإرينوتيكان: وهو دواء مفضل للعلاج الكيميائي في بعض الحالات.
العلاجات الدوائية (الذكية) المستهدفة:
إيماتينيب: يستخدم في وجود طفرة KIT في أورام انسجة الجهاز الهضمي (GIST).
Sunitinib: يستخدم في علاج GIST في الحالات المقاومة للإيماتينيب.
ريجورافينيب: يمكن استخدامه في علاج السلسلة 3 من GIST.
العلاج المناعي:
بيمبروليزوماب: قد يكون مثبط PD-1 فعالاً بشكل خاص في سرطانات الأمعاء الدقيقة التي تظهر نقصًا عاليًا في بروتين MSI-H أو MMR.
نيفولوماب: مثبط PD-1، يستخدم في بعض أنواع السرطان المتقدمة.
قد يختلف استخدام هذه الأدوية اعتمادًا على خصائص السرطان لدى المريض والحالة الصحية العامة والعلاجات السابقة التي تلقاها. بالإضافة إلى ذلك، قد يرتبط استخدام هذه الأدوية بأعراض جانبية مختلفة، لذا يجب استخدامها تحت إشراف وتوصية الطبيب. تتطور خيارات العلاج باستمرار مع الابتكارات في أبحاث السرطان.
كيف يجب أن تتم المتابعة بعد التعافي؟
تعد المتابعة بعد علاج سرطان الأمعاء الدقيقة أمرًا حيويًا لمراقبة تقدم تعافي المريض واكتشاف تكرار المرض مبكرًا. بشكل عام، يوصى بزيارة الطبيب بشكل متكرر في السنوات القليلة الأولى بعد العلاج. خلال هذه الزيارات، يتم إجراء الفحوصات الجسدية واختبارات الدم (مثل تعداد الدم الكامل واختبارات وظائف الكبد) واختبارات التصوير الدورية (مثل التصوير المقطعي أو التصوير بالرنين المغناطيسي أو الموجات فوق الصوتية). إذا لزم الأمر، يمكن أيضًا إجراء إجراءات أكثر تحديدًا مثل التنظير الداخلي. يجب على المرضى إبلاغ طبيبهم فورًا إذا لاحظوا أي أعراض جديدة أو مشاكل صحية. بالإضافة إلى ذلك، فإن الحفاظ على نمط حياة صحي، وتناول نظام غذائي متوازن، وممارسة الرياضة بانتظام يمكن أن يساعد في تحسين الصحة العامة وتقليل خطر تكرار المرض المحتمل. يجب تخصيص خطة المتابعة بعد علاج سرطان الأمعاء الدقيقة بناءً على عوامل الخطر الفردية للمريض، والخصائص الفريدة للسرطان، ونوع العلاج. في هذه العملية، يعد التواصل والتعاون المنتظم بين الطبيب والمريض أمرًا بالغ الأهمية لصحة المريض على المدى الطويل.
