زراعة الخلايا الجذعية في علاج السرطان
21.03.2025
زرع الخلايا الجذعية في علاج السرطان الصلب
زرع الخلايا الجذعية هو عملية نقل الخلايا الجذعية السليمة إلى الفرد لعلاج الأنسجة المريضة لدى مرضى السرطان. وغالبا ما يستخدم لعلاج أمراض مثل سرطان الدم أو نخاع العظام. أثناء هذا الإجراء، يتم تدمير الخلايا الجذعية التالفة أو المريضة في جسم المريض بجرعات عالية من العلاج الكيميائي أو العلاج الإشعاعي. ثم يتم زرع الخلايا الجذعية السليمة في المريض. عادة ما يتم جمع هذه الخلايا الجذعية من المتبرع أو المريض نفسه (زرع ذاتي). تبدأ الخلايا الجذعية المزروعة في إنتاج خلايا دم جديدة وصحية، مما يساعد على تحسين الجهاز المناعي للمريض وبنية الدم. ويعتبر هذا العلاج طريقة واعدة، خاصة لسرطانات الدم وبعض الأمراض الوراثية.
الصورة 1: في زراعة الخلايا الجذعية، يمكن استخدام الخلايا الجذعية للشخص (ذاتية) أو الخلايا الجذعية للمتبرع (خيفية).
في أي أنواع السرطان يتم تطبيقه؟
تلعب زراعة الخلايا الجذعية دورًا مهمًا في علاج أنواع مختلفة من السرطان، وخاصة سرطان الدم ونخاع العظام. يستخدم بشكل شائع في سرطانات الدم مثل سرطان الدم (سرطان الدم الليمفاوي الحاد، وسرطان الدم النخاعي الحاد، وسرطان الدم الليمفاوي المزمن وسرطان الدم النخاعي المزمن)، وسرطان الغدد الليمفاوية (سرطان الغدد الليمفاوية هودجكين وغير هودجكين)، ومتلازمات خلل التنسج النقوي والورم النقوي المتعدد. كما أنه يستخدم لإعادة بناء نخاع العظم بعد جرعات عالية من العلاج الكيميائي أو العلاج الإشعاعي. لا يقتصر زرع الخلايا الجذعية على سرطانات الدم، بل يمكن تطبيقه أيضًا على بعض الأمراض الأخرى مثل بعض الأورام الصلبة (مثل سرطان الخصية وبعض أورام المخ والأورام اللحمية) واضطرابات الدم الوراثية (مثل الثلاسيميا وفقر الدم المنجلي) ). نظرًا لأن حالة كل مريض فريدة من نوعها، يتم تقييم مدى ملاءمة وجدوى زراعة الخلايا الجذعية على أساس فردي، مع الأخذ في الاعتبار الصحة العامة للمريض، ونوع ومرحلة السرطان، والاستجابات للعلاجات السابقة.
يمكن استخدام زراعة الخلايا الجذعية في علاج بعض أنواع السرطان الصلبة، لكن شروط التطبيق ومعدلات النجاح قد تختلف حسب نوع السرطان والحالة الصحية العامة للمريض وعوامل أخرى.
بعض أنواع السرطان الصلبة التي يتم إجراء زراعة الخلايا الجذعية لها:
سرطان الغدد الليمفاوية هودجكين (HL) وسرطان الغدد الليمفاوية غير هودجكين (NHL):يمكن استخدام زرع الخلايا الجذعية في بعض الحالات عالية الخطورة أو المتكررة من ليمفوما هودجكين وغير هودجكين.
ورم أرومي عصبي: يمكن استخدام زراعة الخلايا الجذعية في علاج الورم الأرومي العصبي لدى الأطفال، خاصة في الحالات عالية الخطورة أو في المراحل المتقدمة من المرض.
ورم ويلمز: يمكن استخدام زراعة الخلايا الجذعية في علاج ورم ويلمز عند الأطفال، خاصة في الحالات شديدة الخطورة.
سرطان الخصية:يمكن التفكير في زراعة الخلايا الجذعية في حالات سرطان الخصية، خاصة في الحالات عالية الخطورة والمتكررة.
سرطان الثدي: لا يعد زرع الخلايا الجذعية عادة خيار العلاج الأول لسرطان الثدي، ولكن في بعض الحالات يمكن استخدامه في الحالات المتقدمة أو شديدة الخطورة. لا يتم استخدامه كثيرًا اليوم.
يعتبر زرع الخلايا الجذعية إجراءً يعتبر بشكل عام الملاذ الأخير لعلاج السرطان الصلب وقد يحمل مخاطر. يختلف كل مريض عن الآخر، وينبغي اتخاذ قرارات العلاج بناءً على حالة المريض المحددة من قبل فريق علاج السرطان متعدد التخصصات.
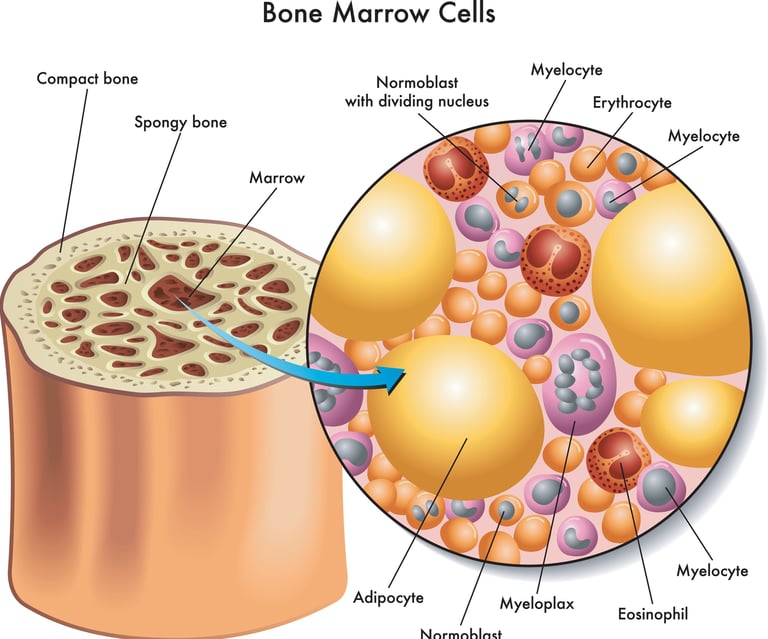
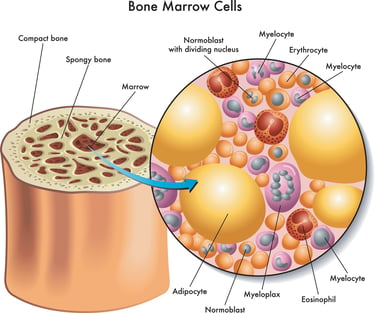
الصورة 2:في زراعة الخلايا الجذعية، يتم جمع الخلايا الجذعية السليمة في النخاع العظمي للشخص أو المتبرع.
كيف يصنع ؟
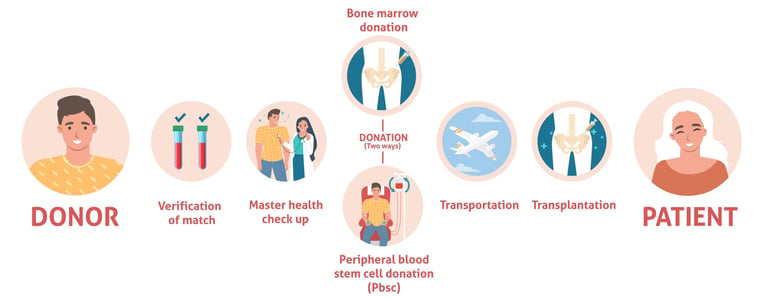
في علاج السرطان، يمكن استخدام زرع الخلايا الجذعية في علاج سرطانات الدم (سرطانات الدم) والسرطانات الصلبة (الأورام الصلبة). زرع الخلايا الجذعية هو أسلوب علاجي يتضمن إدخال خلايا جذعية سليمة إلى النخاع العظمي أو الدورة الدموية لشخص مريض.
يوجد أدناه شرح تفصيلي لكيفية إجراء زراعة الخلايا الجذعية في علاج السرطان.
1-اختيار الخلايا الجذعية:
زرع ذاتي: يعالج المريض بالخلايا الجذعية المأخوذة من جسده. وعادة ما يتم جمع هذه الخلايا الجذعية من النخاع العظمي للشخص المريض.
زرع خيفي: يتم استخدام الخلايا الجذعية من متبرع مناسب للمريض. قد يكون المتبرع أحد أقارب المريض أو شخصًا آخر لديه أنسجة مناسبة.
2- تجميع الخلايا الجذعية:
زرع ذاتي: يتم جمع الخلايا الجذعية المناسبة للمريض من نخاع العظم أو الدورة الدموية الطرفية. غالبًا ما يتم جمع الخلايا الجذعية من مجرى الدم المحيطي من خلال إجراء يسمى الفصادة.
زرع خيفي: من الضروري جمع الخلايا الجذعية من المتبرع. يمكن أيضًا إجراء هذه المجموعة من مجرى الدم المحيطي أو نخاع العظم.
3-العلاج الكيميائي أو العلاج الإشعاعي:قبل زراعة الخلايا الجذعية، قد يحتاج المريض إلى تلقي علاجات عدوانية مثل العلاج الكيميائي أو العلاج الإشعاعي للسيطرة على السرطان. تساعد هذه العلاجات على تدمير الخلايا السرطانية أو السيطرة عليها.
4-زراعة الخلايا الجذعية:يتم إعطاء الخلايا الجذعية السليمة المجمعة عن طريق الوريد للمريض أو المتلقي. تحاول عمليات زرع الخلايا الجذعية السيطرة على السرطان عن طريق إضعاف أو إعادة بناء الجهاز المناعي للمريض. يساعد على تكوين خلايا جديدة وصحية وتدمير الخلايا السرطانية.
5-التأهيل والمتابعة:بعد زراعة الخلايا الجذعية، يخضع المريض لعملية مراقبة وإعادة تأهيل مكثفة. يتم توفير الحماية ضد العدوى والمراقبة الدقيقة للمضاعفات الأخرى حتى يتم إعادة بناء الجهاز المناعي.
6-المتابعة طويلة الأمد:بعد زراعة الخلايا الجذعية، تتم مراقبة الحالة الصحية للمريض على المدى الطويل ويمكن تطبيق علاجات إضافية إذا لزم الأمر.
يعد زرع الخلايا الجذعية إجراءً معقدًا ويتطلب نهجًا مخصصًا لكل مريض. تتم إدارته من قبل فريق علاج السرطان الذي يخطط للعلاج وينفذه. ولذلك فإن عملية العلاج وتفاصيله قد تختلف حسب حالة المريض ونوع السرطان.
الصورة 3:في زراعة الخلايا الجذعية، تموت الخلايا الجذعية في الجسم بسبب الجرعات العالية من العلاج الكيميائي، ومن ثم يتم إعطاء الخلايا الجذعية المجمعة للجسم لضمان إنتاج الدم مرة أخرى.


ما هي فرص النجاح؟
قد تختلف فرص نجاح زراعة الخلايا الجذعية في حالات السرطان الصلبة اعتمادًا على عدد من العوامل.
العوامل التي تؤثر على فرص النجاح قد تشمل ما يلي:
نوع السرطان ومرحلته:يؤثر نوع ومرحلة السرطان بشكل كبير على فرص النجاح. عادةً ما يكون زرع الخلايا الجذعية أكثر نجاحًا في حالات السرطان الصلبة التي لم تتلق علاجًا مكثفًا للغاية.
عمر المريض والحالة الصحية العامة: الحالة الصحية العامة والعمر قد يؤثران على نجاح زراعة الخلايا الجذعية. المرضى الأصحاء الأصغر سنا عموما لديهم نتائج أفضل.
مصدر الخلايا الجذعية: عمليات الزرع الذاتي (باستخدام الخلايا الجذعية الخاصة) لها بشكل عام معدلات مضاعفات أقل ويتم تحملها بشكل أفضل. يمكن أن تكون عمليات زرع الأعضاء الخيفي (باستخدام الخلايا الجذعية المتبرع بها) ناجحة إذا كان هناك توافق مناسب للأنسجة، ولكنها تحمل خطر التفاعلات المناعية.
توافر الجهات المانحة المناسبة: يعد توفر الجهات المانحة المناسبة عاملاً مهمًا يؤثر على النجاح في عمليات زرع الأعضاء الخيفي. قد يؤدي العثور على متبرع مناسب إلى زيادة فرص النجاح.
العلاجات السابقة: قد يؤثر العلاج الكيميائي أو العلاج الإشعاعي قبل زراعة الخلايا الجذعية على الحالة العامة للمريض وحساسية الخلايا السرطانية. تستجيب بعض أنواع السرطان بشكل جيد لهذه العلاجات، بينما قد تستجيب أنواع أخرى بشكل أقل.
المضاعفات والالتهابات:يمكن أن تؤثر العدوى والمضاعفات الأخرى بعد زراعة الخلايا الجذعية على النجاح. لذلك، من المهم توفير مراقبة ودعم دقيقين بعد عملية الزرع.
تجديد الجهاز المناعي: تحاول زراعة الخلايا الجذعية السيطرة على السرطان عن طريق إضعاف أو إعادة بناء الجهاز المناعي للمريض. وتختلف هذه العملية حسب معدل تشكل الخلايا السليمة الجديدة في جسم المريض.
يختلف كل مريض عن الآخر، وينبغي تقييم فرص نجاح العلاج بزراعة الخلايا الجذعية مع الأخذ في الاعتبار نوع السرطان وتاريخ العلاج والعوامل الشخصية الأخرى. ولذلك، من المهم العمل مع فريق علاج السرطان المتخصص في علاج السرطان وخيار زراعة الخلايا الجذعية. يمكن تقديم تقدير أكثر تحديدًا لفرص النجاح اعتمادًا على حالة المريض الخاصة والسرطان.
موارد
Philip T. Lavinia, et al. (2019). "Hematopoietic cell transplantation for aggressive non-Hodgkin lymphoma: long-term follow-up of the first randomized trial of autologous versus allogeneic transplantation." Biology of Blood and Marrow Transplantation, 25(11), 2243-2250.
Yu, A. L., et al. (2010). "Anti-GD2 antibody with GM-CSF, interleukin-2, and isotretinoin for neuroblastoma." New England Journal of Medicine, 363(14), 1324-1334.
Dome, J. S., et al. (2006). "Treatment of anaplastic histology Wilms' tumor: results from the fifth National Wilms' Tumor Study." Journal of Clinical Oncology, 24(15), 2352-2358.
Einhorn, L. H. (2002). "Curing metastatic testicular cancer." Proceedings of the National Academy of Sciences, 99(7), 4592-4595.
Andre, F., et al. (2015). "Allogeneic hematopoietic stem cell transplantation for metastatic breast cancer." Bone Marrow Transplantation, 50(7), 935-942.
