Злокачественная меланома
21.03.2025
ДИАГНОСТИКА И ЛЕЧЕНИЕ ЗЛОКАЧЕСТВЕННОЙ МЕЛАНОМЫ
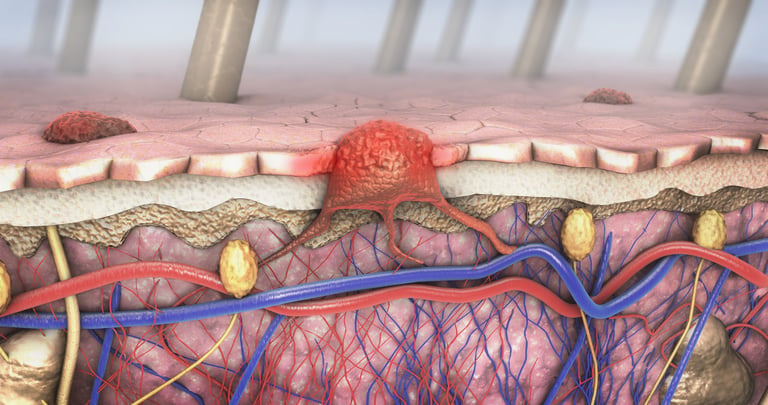
Злокачественная меланома — это серьезный тип рака, который возникает из пигментных клеток кожи, называемых меланоцитами. Этот рак развивается из-за повреждения ДНК, особенно в результате воздействия на кожу ультрафиолетовых лучей. Хотя злокачественную меланому можно лечить при ранней диагностике, она может быстро метастазировать и распространиться на другие органы, если ее диагностировать поздно или оставить без лечения. Такое распространение усложняет лечение и представляет серьезную угрозу для здоровья пациента. Поэтому важно обратиться к врачу, если на коже замечены новые родинки или изменения уже существующих. Факторы риска злокачественной меланомы включают светлый цвет кожи, семейный анамнез меланомы, солнечные ожоги в анамнезе и большое количество атипичных родинок. Профилактика и ранняя диагностика играют жизненно важную роль в борьбе с этим заболеванием.
КАКОВЫ ФАКТОРЫ РИСКА?
Существует множество факторов риска, влияющих на развитие злокачественной меланомы. Некоторые из этих факторов:
Тип кожи:Люди со светлой кожей, светло-зелеными глазами и светлым или рыжим цветом волос имеют более высокий риск развития меланомы.
Воздействие солнца: Воздействие интенсивного ультрафиолетового излучения, особенно вызывающего солнечные ожоги, увеличивает риск развития меланомы.
Солнечные ожоги: Сильные солнечные ожоги, особенно в детстве, могут повысить риск развития меланомы в будущем.
Семейная история меланомы: Наличие меланомы в анамнезе у члена семьи увеличивает риск.
История рака кожи: Люди, у которых ранее был рак кожи, имеют более высокий риск развития меланомы.
Атипичные родинки: Многочисленные и/или крупные родинки неправильной формы (атипичные невусы) повышают риск развития меланомы.
Пожизненное воздействие солнца: Риск меланомы может увеличиться, особенно у людей, которые работают на открытом воздухе или часто загорают.
Солярий и УФ-лампыI: Воздействие искусственного ультрафиолетового света, особенно посещение солярия в молодом возрасте, увеличивает риск развития меланомы.
Генетические факторы: Определенные генетические мутации входят в число факторов, повышающих риск развития меланомы.
Слабость иммунной системы: Риск меланомы может увеличиться у людей, страдающих заболеваниями или принимающих лекарства, подавляющие иммунную систему.
Наличие этих факторов риска увеличивает вероятность развития меланомы, но наличие любого из этих факторов не обязательно означает, что меланома разовьется. Регулярные осмотры кожи и профилактические меры играют важную роль в снижении риска развития меланомы.
Изображение 1: Хотя в коже развиваются различные типы рака, худшим из них является злокачественная меланома.
КАК ЭТО ПРОИСХОДИТ?
Злокачественная меланома — это тип рака, который возникает в меланоцитах, клетках кожи, продуцирующих пигмент. Развитие этого рака обычно начинается с повреждения ДНК, вызванного ультрафиолетовыми лучами. Ультрафиолетовый свет вызывает мутации в ДНК меланоцитов, и эти мутации заставляют клетки делиться и пролиферировать неконтролируемым и аномальным образом. В норме организм может распознавать и уничтожать поврежденные клетки, но иногда эти механизмы выходят из строя или мутации выводят из строя эти механизмы контроля. Таким образом, поврежденные меланоциты начинают распространяться, образуя опухоль. Генетическая предрасположенность также играет важную роль в развитии злокачественной меланомы; Лица с семейным анамнезом меланомы имеют более высокий риск развития этого типа рака. Кроме того, факторы окружающей среды, такие как атипичные родинки на коже и пребывание на солнце, также повышают риск развития меланомы. Этот сложный процесс является предметом постоянных исследований, призванных понять, почему у некоторых людей развивается меланома, а у других нет.
КАКОВЫ СИМПТОМЫ?
Признаки и симптомы злокачественной меланомы обычно проявляются в виде видимых изменений на коже. Некоторые из этих симптомов включают в себя:
Изменение родинок: Изменения формы, размера или цвета существующих родинок. Меланомы часто начинаются с изменения существующих родинок, но могут появиться и как новые родинки.
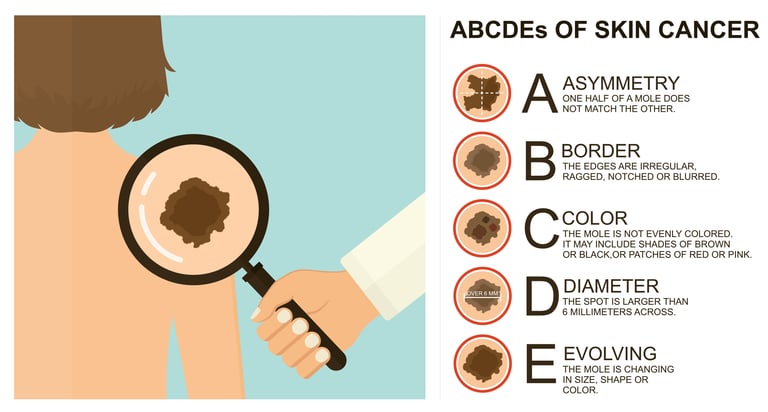
Асимметрия: Здоровые родинки обычно симметричны, а меланомы могут быть асимметричными. Если одна половина родинки отличается от другой, это может быть предупреждающим знаком.
Края: Края меланомы часто неровные, неровные или прерывистые.
Цвет: Цвет родинки может быть неравномерным и включать оттенки коричневого, черного, розового, красного, белого или синего.
Печать: Меланомы обычно имеют диаметр более 6 мм, но могут быть и меньше.
Развитие и изменения: Со временем может произойти развитие или быстрое изменение размера, формы или цвета родинки.
Зуд или боль: Меланомы могут вызывать зуд или боль.
Кровотечение или образование корокМеланомы могут кровоточить, покрываться коркой или отслаиваться сверху.
При обнаружении любого из этих симптомов важно обратиться к дерматологу. Хотя меланому можно лечить при ранней диагностике, лечение может стать более трудным и сложным, когда она прогрессирует на поздних стадиях. Поэтому важно регулярно проходить осмотры кожи и обращать внимание на факторы риска.
КАК ЭТО ДИАГНОСТИРУЕТСЯ?
Диагностика злокачественной меланомы обычно начинается с тщательного осмотра кожи дерматологом. Дерматолог оценивает размер, форму, цвет и другие характеристики родинок и других образований на коже. При подозрительных поражениях используется специальное увеличительное стекло, называемое дерматоскопией, для изучения микроскопических деталей поражения. При подозрении на меланому для окончательного диагноза проводят биопсию. Во время биопсии все или часть поражения удаляется хирургическим путем и отправляется в патологоанатомическую лабораторию для исследования под микроскопом. Патологоанатом определяет наличие и тип раковых клеток, проводя детальное исследование образца. Дополнительные визуализирующие исследования (например, МРТ, КТ или ПЭТ) могут использоваться для подтверждения или постановки диагноза, когда это необходимо. Этот поэтапный подход имеет решающее значение для точной и ранней диагностики меланомы.
КАКИЕ ТИПЫ ПАТОЛОГИЧЕСКИХ?
Злокачественную меланому можно классифицировать по основным патологическим типам, каждый из которых имеет разные характеристики и прогностическое значение.
Наиболее распространенными типами меланомы являются:
Поверхностно-распространяющаяся меланома: Это наиболее распространенный тип меланомы. Обычно возникает у людей молодого и среднего возраста. Меланома медленно распространяется и разрастается по поверхности кожи.
Узловая меланома: Этот тип меланомы может расти более агрессивно и быстро распространяться в более глубокие слои кожи. Узловые меланомы часто кажутся темными или черными, но они также могут быть бесцветными.
Лентиго Злокачественная Меланома: Обычно это наблюдается у пожилых людей и на участках кожи, которые сильно подвергаются воздействию солнца. Это чаще встречается в таких областях, как лицо и шея. Оно начинается как поражение, которое медленно растет в течение многих лет.
Акральная меланома: Заметен на руках и ногах, особенно под ногтями и на ладонях. Этот тип меланомы чаще встречается у темнокожих людей.
Desmoplastik Melanom: Это редкий тип и обычно возникает в области лица и шеи. Он характеризуется фиброзом (уплотнением тканей), и его бывает трудно диагностировать.
Меланома слизистой оболочки: Развивается на слизистых поверхностях тела (рот, нос, область половых органов и др.). Этот тип меланомы встречается редко и может быть более агрессивным, чем другие типы.
Глазная меланома: Это тип меланомы, которая развивается в глазу. Этот тип меланомы локализуется во внутренней структуре глаза, особенно в сосудистой оболочке.
Каждый тип меланомы имеет специфические гистологические особенности и характер роста, а варианты лечения определяются в зависимости от этого патологического типа и стадии меланомы. Для постановки правильного диагноза и соответствующего лечения важен подход группы экспертов, особенно при редких типах.
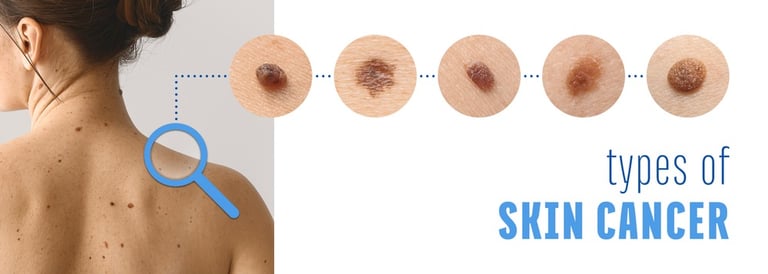
Изображение 2: При подозрительных поражениях кожи на предмет развития рака следует отслеживать такие особенности, как асимметрия, неравномерность границ, изменение цвета, большой размер и рост диаметра.
НА КАКИЕ РЕЦЕПТОРЫ СЛЕДУЕТ ПОСМОТРЕТЬ?
При злокачественной меланоме некоторыми важными рецепторами и молекулярными маркерами, на которые следует обратить внимание, чтобы понять биологическое поведение опухоли и ее реакцию на лечение, являются:
Мутации BRAF: Это генетические мутации, наблюдаемые примерно у 40-60% пациентов с меланомой. В частности, мутация BRAF V600E важна при использовании некоторых таргетных методов лечения.
мутации c-KIT: Эти мутации наблюдаются особенно в меланомах, подвергшихся воздействию слизистых оболочек, акральной зоны и хроническому солнечному повреждению. Эти мутации могут влиять на реакцию на некоторые таргетные методы лечения.
Мутации NRAS: Это еще одна важная мутация, обнаруживаемая примерно у 15–20% пациентов с меланомой и может влиять на варианты лечения.
Мутации GNAQ и GNA11: Эти мутации особенно важны для пациентов с меланомой глаза и входят в число потенциальных целей лечения.
ПД-1/ПД-Л1 Экспрессёну: Рецептор программируемой гибели клеток-1 (PD-1) и его лиганд (PD-L1) могут влиять на реакцию на иммунотерапию при меланоме. Высокая экспрессия PD-1 или PD-L1 может указывать на лучший ответ на иммунотерапию.
Микросателлитная нестабильность (MSI) и мутационная нагрузка опухоли (TMB): Высокий MSI и/или TMB был связан с ответом на иммунотерапию при меланоме.
Эти рецепторы и молекулярные маркеры играют важную роль в диагностике и лечении меланомы. Генетическое профилирование опухоли все чаще используется для понимания природы заболевания и определения наиболее эффективных стратегий лечения. Однако такие тесты требуют опыта проведения и интерпретации их результатов и часто требуются в конкретных клинических ситуациях.
КАК ОПРЕДЕЛЯЕТСЯ СТАДИЯ ОПУХОЛИ?
Стадирование опухоли злокачественной меланомы — это система, используемая для определения степени и тяжести рака. Эта стадия проводится в зависимости от глубины меланомы, ее распространения по всему телу и других характеристик. Стадирование важно для планирования лечения и прогнозирования прогноза. Стадирование меланомы основано на:
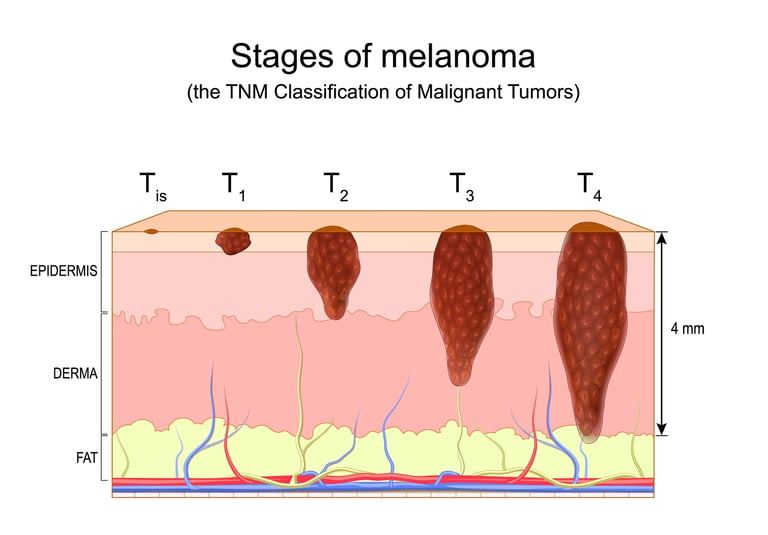
Толщина опухоли (толщина по Бреслоу): Измеряет, насколько глубоко меланома проникла в кожу. Считается, что по мере увеличения толщины меланома становится более агрессивной и имеет плохой прогноз.
Наличие язв:Разрушение верхнего слоя опухоли (изъязвление) является плохим прогностическим признаком.
От мифа к Орану:Скорость деления (митоза) опухолевых клеток. Более высокая скорость митоза указывает на более агрессивную опухоль.
Поражение лимфатических узлов: Он определяет, распространилась ли опухоль на близлежащие лимфатические узлы. Поражение лимфатических узлов указывает на то, что заболевание находится на более поздней стадии.
Метастазирование: Это означает распространение опухоли на другие органы или части тела. Наличие метастазов указывает на меланому IV стадии (самая поздняя стадия).
Меланому разделяют на стадии, обычно пронумерованные от 0 до IV:
Евро 0 (меланома in situ):Опухоль обнаруживается только в верхнем слое кожи (эпидермисе).
Эвре I-II: Определяется по толщине опухоли и наличию изъязвлений. Распространения на лимфатические узлы нет.
Этап III: Опухоль распространилась на близлежащие лимфатические узлы.
Этап IV: Опухоль метастазировала в отдаленные органы.
Эта стадия играет решающую роль в определении плана лечения меланомы и последующего наблюдения за пациентом. Каждая стадия заболевания отличается с точки зрения прогноза и вариантов лечения. Для определения стадии используются различные тесты и оценки, особенно биопсия, методы визуализации и физическое обследование.
Изображение 3: Злокачественную меланому разделяют на стадии по степени поверхностного поражения кожи, наличию язв, поражению лимфатических узлов и распространению на отдаленные органы.
КАК ПРОВОДИТСЯ ЛЕЧЕНИЕ ПО ЭТАПАМ?
Лечение злокачественной меланомы варьируется в зависимости от стадии рака. Подходы к лечению каждой стадии следующие:
0 евро (меланома in situ)
Хирургия: Удаление (иссечение) всей опухоли. Обычно это поверхностный и локальный процесс.
Стадии I и II (ранняя стадия меланомы)
Хирургическое вмешательство: опухоль необходимо удалять обширным хирургическим путем. В случаях высокого риска может быть выполнена биопсия близлежащих лимфатических узлов (биопсия сторожевых лимфатических узлов).
Адъювантная терапия: пациентам из группы высокого риска может быть рекомендовано профилактическое лечение, чтобы снизить риск распространения.
Стадия III (региональная меланома продвинутой стадии)
Операция: Удаление пораженных лимфатических узлов.
Системная терапия: иммунотерапия (например, ингибиторы PD-1, ингибиторы CTLA-4), таргетная терапия (ингибиторы BRAF и MEK, если присутствуют подходящие мутации) и химиотерапия.
Лучевая терапия: в некоторых случаях ее можно использовать для уничтожения оставшихся раковых клеток после операции.
Эвре IV (метастатическая меланома)
Системная терапия: иммунотерапия, таргетная терапия, иногда химиотерапия. Эти методы лечения направлены на контроль распространения заболевания и продление жизни.
Паллиативная помощь: поддерживающее лечение для облегчения симптомов и улучшения качества жизни.
Хирургия и лучевая терапия: в некоторых случаях ее можно применять для контроля симптомов или местного контроля.
Общие подходы
Клинические испытания. На всех этапах возможным вариантом может быть участие в клинических испытаниях новых методов лечения.
Регулярное наблюдение и мониторинг. Регулярное наблюдение и мониторинг важны для предотвращения риска рецидива меланомы.
Персонализированные подходы к лечению важны при лечении меланомы. Такие факторы, как общее состояние здоровья пациента, характеристики опухоли и молекулярный профиль, могут влиять на варианты лечения. Необходимо сотрудничать со специалистами-онкологами для определения наиболее подходящего плана лечения для каждого пациента.
КАКИЕ СИСТЕМНЫЕ ПРЕПАРАТЫ ИСПОЛЬЗУЮТСЯ В ЛЕЧЕНИИ?
Существуют различные методы лечения злокачественной меланомы. К ним относятся химиотерапия, таргетная терапия (умные лекарства) и иммунотерапия. Примеры каждого типа лечения следующие:
Таблетки для химиотерапии
Дакарбазин (DTIC): один из наиболее часто используемых химиотерапевтических препаратов.
Темозоломид: особенно применяется у пациентов с метастазами в головной мозг.
Лекарства на основе платины. Такие препараты, как цисплатин или карбоплатин, иногда используются для лечения меланомы.
Таргетная терапия (умные лекарства)
Ингибиторы BRAF: Вемурафениб и дабрафениб используются у пациентов с мутациями BRAF.
Ингибиторы МЕК: Траметиниб и кобиметиниб. Его часто используют вместе с ингибиторами BRAF.
c-KIT Ингибиторы: Иматиниб может быть эффективен при некоторых меланомах, несущих мутацию c-KIT.
иммунотерапия
Ингибиторы PD-1: Пембролизумаб и ниволумаб активируют иммунную систему, воздействуя на путь PD-1/PD-L1.
Ингибитор CTLA-4: Ипилимумаб активирует иммунную систему, помогая ей бороться с опухолевыми клетками.
Интерлейкин-2 (ИЛ-2): В высоких дозах это может быть мощной формой иммунотерапии.
Эти препараты используются в персонализированных подходах к лечению в соответствии с молекулярными и генетическими характеристиками меланомы. Варианты лечения определяются на основе молекулярного профиля опухоли и общего состояния здоровья пациента. Кроме того, из-за быстрого прогресса в лечении меланомы и постоянной разработки новых вариантов лечения важно поддерживать регулярный контакт со специалистами-онкологами для получения самой актуальной информации в этой области.
КАК СЛЕДУЕТ ОСУЩЕСТВЛЯТЬ НАБЛЮДЕНИЕ ПОСЛЕ ВОССТАНОВЛЕНИЯ?
Последующее наблюдение после лечения злокачественной меланомы имеет решающее значение для выявления раннего рецидива заболевания и решения долгосрочных проблем со здоровьем. Наблюдение после заживления обычно включает следующие этапы: важны регулярные осмотры кожи, ежемесячные осмотры кожи пациентом и комплексные осмотры кожи у дерматолога каждые 3-6 месяцев. Эти обследования помогают обнаружить новые или изменяющиеся поражения кожи на ранней стадии. Кроме того, особенно для пациентов с высоким риском, может быть рекомендовано сканирование всего тела через регулярные промежутки времени с использованием визуализирующих тестов, таких как ПЭТ, КТ или МРТ. Эти сканирования проводятся, чтобы проверить, не рецидивировала ли меланома в других частях тела. Пациентам также следует соблюдать защитные меры, такие как ограничение пребывания на солнце, использование солнцезащитных кремов с высоким фактором защиты и обращение внимания на факторы риска. Эмоциональная и психологическая поддержка также важна в период после лечения, поскольку лечение рака и выздоровление могут быть трудными с умственной и эмоциональной точки зрения.
