Рак груди
21.03.2025
ДИАГНОСТИКА И ЛЕЧЕНИЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
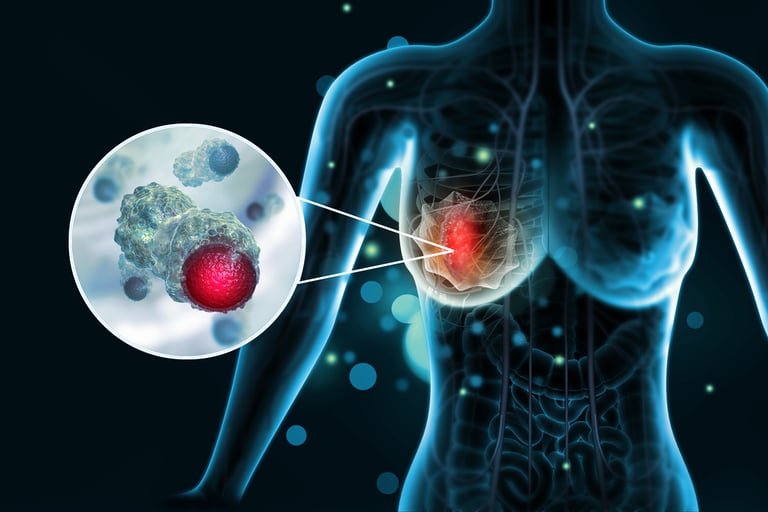
Рак молочной железы – это состояние, при котором клетки молочной железы бесконтрольно растут и размножаются, образуя опухоль. Это один из наиболее распространенных видов рака среди женщин во всем мире, редко встречающийся у мужчин. Ранняя диагностика жизненно важна; ведь при обнаружении на ранней стадии шансы на излечение значительно возрастают. Симптомы рака молочной железы включают такие изменения, как пальпируемое образование в груди, изменение формы груди, сморщивание или изменение цвета кожи, выделения или вдавление соска. Регулярное обследование молочных желез и маммография играют решающую роль в ранней диагностике этого заболевания. Повышение осведомленности о раке молочной железы и важности ранней диагностики являются ключевыми факторами в лечении этого заболевания и повышении показателей выживаемости.
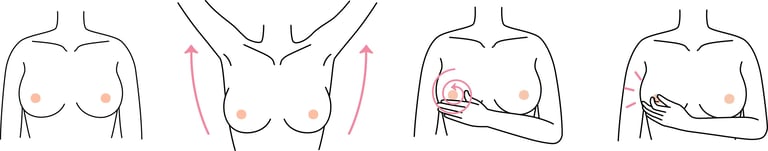
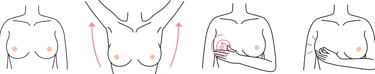
Изображение 1:Каждой женщине после 20 лет рекомендуется повысить осведомленность о раке молочной железы и научиться проводить самообследование молочных желез.
КАКОВЫ ФАКТОРЫ РИСКА?
Факторами риска рака молочной железы являются различные факторы, влияющие на вероятность развития заболевания. Среди этих факторов риска некоторые поддаются изменению, а другие нет.
Факторы риска, которые невозможно изменить
Пол:Рак молочной железы гораздо чаще встречается у женщин, чем у мужчин.
Возраст:Риск рака молочной железы увеличивается с возрастом. Большинство случаев рака молочной железы встречается у женщин старше 50 лет.
Генетика и семейный анамнез:Рак молочной железы – сложное заболевание, на которое влияют генетические факторы риска и семейная передача. Наиболее известными генетическими факторами риска являются мутации генов BRCA1 и BRCA2, которые связаны с высоким риском рака молочной железы и яичников. Другие генетические мутации (такие как PALB2, TP53, PTEN, CDH1 и NGO11) могут увеличить риск рака молочной железы. Лица с семейным анамнезом рака молочной железы имеют более высокий риск, особенно если поражено более одного члена семьи или рак возникает в раннем возрасте. Генетические мутации обычно наследуются по аутосомно-доминантному типу, а это означает, что даже одна мутация только от одного родителя может увеличить риск. В этом контексте генетическое консультирование и тестирование лиц с высоким семейным анамнезом может помочь оценить риск и определить соответствующие стратегии скрининга. Роль генетических факторов при раке молочной железы занимает важное место в ранней диагностике и лечении заболевания.
История рака:Женщины, у которых ранее был рак молочной железы или определенные типы аномалий клеток молочной железы (например, атипичная гиперплазия), подвергаются риску повторного развития рака.
Начало менструации и менопаузы: Начало менструации в раннем возрасте (до 12 лет) или поздняя менопауза (после 55 лет) увеличивают риск.
Плотная ткань молочной железы: Плотная ткань молочной железы может затруднить обнаружение рака при маммографии, а также может увеличить риск рака молочной железы.
Модифицируемые факторы риска
Гормональная терапия: Лечение гормонами эстрогена и прогестерона после менопаузы может увеличить риск рака молочной железы при длительном применении.
Ожирение и диета: Ожирение и диета с высоким содержанием жиров в период постменопаузы могут увеличить риск.
Недостаток физической активности: Нерегулярные физические упражнения (сидячий образ жизни) могут увеличить риск рака молочной железы.
Потребление алкоголя:Употребление повышенного количества алкоголя увеличивает риск рака молочной железы.
История рождения и грудного вскармливания: Наличие первого рождения в более позднем возрасте или отсутствие родов вообще, а также отказ от грудного вскармливания также могут увеличить риск.
Воздействие радиации: Лучевая терапия области грудной клетки в молодом возрасте (например, при лимфоме Ходжкина) может увеличить риск.
Хотя наличие этих факторов риска не означает развитие рака молочной железы, понимание существующих рисков и регулярное медицинское обслуживаниес элементами управления Важно расширить возможности ранней диагностики.
Изображение 2:Обследование груди, УЗИ молочной железы и маммография проводятся хирургами-маммологами у людей с подозрением на рак молочной железы.оценка должно быть сделано.
КАК ЭТО ПРОИСХОДИТ?
Механизмы развития рака молочной железы включают сложные и разнообразные биологические процессы. В основном в клетках ткани молочной железы происходят повреждения ДНК или генетические мутации, приводящие к нарушению нормальных механизмов управления клетками. Особое значение имеют дефекты генов, контролирующих рост и пролиферацию клеток (онкогены и гены-супрессоры опухолей). Например, мутации генов BRCA1 и BRCA2 играют решающую роль в восстановлении повреждений клеток, а их дисфункция может привести к неконтролируемой пролиферации раковых клеток. Гормоны также являются важным фактором развития рака молочной железы; Гормоны, такие как эстроген и прогестерон, могут стимулировать рост и пролиферацию клеток молочной железы. Такие факторы, как факторы окружающей среды, выбор образа жизни и генетическая предрасположенность, также играют роль в развитии рака молочной железы. Сочетание этих факторов вызывает аномальный рост клеток и в конечном итоге приводит к раку молочной железы.
КАКОВЫ СИМПТОМЫ?
Рак молочной железы может проявляться различными симптомами. Эти симптомы могут различаться у всех, но наиболее распространенными являются:
Масса или твердость в груди: Наиболее частым симптомом рака молочной железы является ощутимая опухоль или уплотнение в груди. Это образование обычно безболезненно, но не всегда.
Изменение формы груди:Могут быть изменения формы и размера груди. Они часто различаются от одной груди к другой.
Изменения кожи:На коже груди может наблюдаться сморщивание, отек (появление апельсиновой корки), покраснение или ощущение шероховатости.
Изменение соска: Сосок может сплющиться или изменить форму, а кожа вокруг соска может покрыться коркой или шелушиться.
Выделения из соска: Могут наблюдаться аномальные, иногда кровянистые выделения из сосков.
Масса или отек в подмышечной впадине: Рак молочной железы иногда проявляется опухолью или образованием в лимфатических узлах под мышкой.
Если вы заметили какой-либо из этих симптомов, важно обратиться к врачу. Хотя симптомы не всегда означают рак, их следует оценивать для ранней диагностики и вмешательства.
Изображение 3:Людям с подозрением на рак молочной железы необходимо провести биопсию и патологоанатомическое исследование для уточнения диагноза.
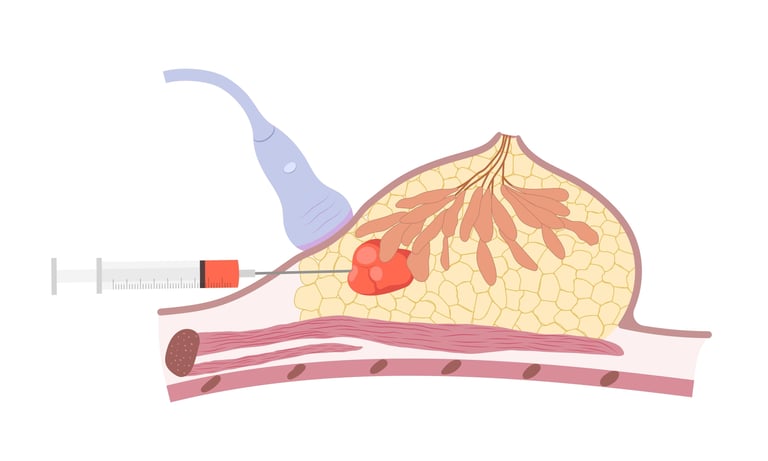
КАК ЭТО ДИАГНОСТИРУЕТСЯ?
Рак молочной железы диагностируется посредством комплексного медицинского обследования. Первым шагом обычно является физическое обследование пациента. Врач ищет такие признаки, как уплотнения в груди, изменения кожи или аномалии сосков. Затем проводятся визуализирующие тесты, такие как маммография; Маммография играет ключевую роль в обнаружении аномальных тканей или образований в молочной железе. Если обнаружено подозрительное образование, для постановки окончательного диагноза проводят биопсию; Во время этой процедуры из массы берется образец ткани и исследуется под микроскопом. Образцы тканей, полученные в результате биопсии, оцениваются патологоанатомически, чтобы определить наличие раковых клеток, тип рака и другие важные характеристики (например, статус гормональных рецепторов). При необходимости могут быть проведены дополнительные визуализирующие и генетические тесты, чтобы понять распространение заболевания. Этот многоэтапный процесс обеспечивает точную и точную диагностику рака молочной железы.
КАКИЕ ТИПЫ ПАТОЛОГИЧЕСКИХ?
Рак молочной железы подразделяется на различные типы и подтипы в зависимости от их гистопатологических характеристик. Эти патологические типы основаны на клеточных характеристиках рака, которые появляются под микроскопом, и на том, как он растет в ткани молочной железы.
Патологические типы рака молочной железы:
Протоковая карциномаВ Ситу (ДКИС): Это ранняя стадия рака молочной железы, при которой раковые клетки ограничены молочными протоками и не распространяются на окружающие ткани.
Дольковая карциномаВ Ситу (LKIS): LKIS не считается раком молочной железы, но это состояние, которое увеличивает риск развития рака молочной железы. Раковые клетки ограничены внутри долек и не распространяются на окружающие ткани.
Инвазивная протоковая карцинома (ИДК):Это наиболее распространенный тип рака молочной железы. Этот тип рака начинается в молочных протоках и распространяется на окружающие ткани молочной железы.
Инвазивная дольковая карцинома (ILC): Этот тип начинается в молочных дольках (молочных железах) и может распространяться на окружающие ткани. Это второй по распространенности тип после ИДК.
Медуллярная карцинома: Этот тип является редким типом инвазивной карциномы и обычно имеет доброкачественное течение.
Карцинома Мусиноза (Мукоид): Это также редкий тип, и опухолевые клетки содержат слизь.
Тубулярная карцинома: Это тип карциномы, который образует небольшие трубчатые структуры и обычно имеет хороший прогноз.
Папиллярная карцинома: Этот тип содержит папиллярные (пальцевые) структуры и встречается редко.
Крибриформная карцинома: Это редкий тип рака, который образует пористые ситечкообразные структуры.
Метапластический рак: Этот тип является редкой и разнообразной формой рака молочной железы; Опухоль может содержать как железистый, так и нежелезистый компонент.
Эти патологические типы важны для понимания биологического поведения рака, его реакции на лечение и прогноза. Патологоанатомическая оценка рака играет решающую роль в определении соответствующей стратегии лечения. Помимо патологических типов при планировании лечения также учитываются статус гормональных рецепторов, статус HER2 и другие молекулярные особенности.
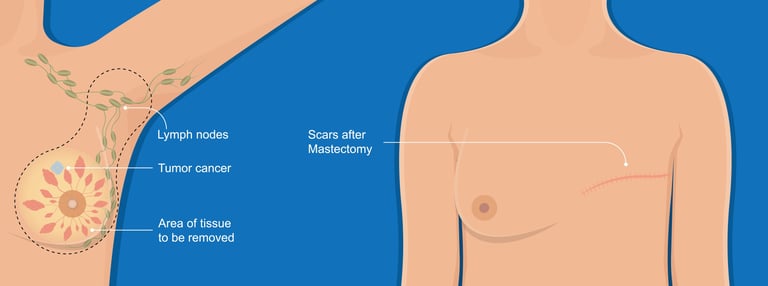
Изображение 4: ранняя стадия Основным методом лечения рака молочной железы является хирургическое вмешательство. При органосохраняющей операции может не возникнуть необходимости полностью удалять грудь.
В ЧЕМ ПАТОЛОГИЧЕСКИЕ ОСОБЕННОСТИ?
Рак молочной железы имеет несколько важных рецепторов и белков, которые следует учитывать при патологоанатомической оценке. Эти рецепторы определяют биологические характеристики рака и играют решающую роль в определении вариантов лечения.
Наиболее важные рецепторы:
Рецептор эстрогена (ER): Присутствие рецептора эстрогена на поверхности клеток рака молочной железы указывает на то, что рост рака поддерживается гормоном эстрогеном. ER-положительный рак может реагировать на гормональную терапию.
Рецептор прогестерона (PR): Рецептор прогестерона аналогичным образом указывает на то, что на рост раковых клеток влияет гормон прогестерон. PR-положительный рак также обычно хорошо реагирует на гормональную терапию.
Рецептор HER2/neu:HER2 (рецептор 2 эпидермального фактора роста человека) может быть обнаружен в клетках рака молочной железы и может вызвать более агрессивный рост рака. HER2-положительный рак можно лечить с помощью таргетной терапии (например, трастузумаба).
Ки-67: Это маркер пролиферации, который является показателем того, насколько быстро растет опухоль. Высокие уровни Ki-67 могут указывать на быстро делящиеся клетки и более агрессивный рак.
Присутствие и уровень этих рецепторов и белков определяют с помощью иммуногистохимического окрашивания и других лабораторных тестов. Эта информация дает важные подсказки о том, как лечить рак. Например, хотя гормональная терапия может быть эффективной при ER- и PR-положительном раке, при HER2-положительном раке предпочтительна таргетная терапия. Таким образом, патологоанатомическое обследование пациентов с диагнозом рак молочной железы играет фундаментальную роль в планировании лечения.
КАК СТАДИРОВАНИЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ?
Стадирование рака молочной железы — это система, используемая для определения того, насколько далеко рак распространился в организме. Стадирование имеет решающее значение для планирования лечения и прогнозирования прогноза.
Размер опухоли (Т): Стадия оценивает размер опухоли или степень распространения раковых клеток в молочной железе. Опухоли подразделяются на микроскопические (очень маленькие, не обнаруживаемые с помощью визуализирующих методов) и крупные опухоли.
Распространение на лимфатические узлы (N): распространение на лимфатические узлы определяет, достигли ли раковые клетки близлежащих лимфатических узлов. Наличие раковых клеток в регионарных лимфатических узлах увеличивает риск распространения заболевания на другие части тела.
Отдаленные метастазы (М): Его обследуют, чтобы определить, распространился ли рак на другие части тела (например, кости, легкие, печень или мозг). Отдаленные метастазы указывают на то, что заболевание находится на более поздней стадии.
Эти три компонента (T, N, M) известны как система классификации TNM и оцениваются вместе для определения стадии рака. Рак молочной железы обычно классифицируется на стадии от 0 до IV:
Этап 0: Он представляет собой рак in situ, то есть раковые клетки ограничены исходной тканью и не распространяются на окружающие ткани.
Эвре I-II:Рак молочной железы ранней стадии; Опухоль обычно небольшая и может распространиться на ограниченное количество лимфатических узлов.
Этап III:Распространенный местный рак молочной железы; Имеются более крупные опухоли или обширное поражение лимфатических узлов.
Этап IV:Метастатический рак молочной железы; Рак распространился на другие части тела.
Стадирование также может включать статус гормональных рецепторов опухоли и экспрессию гена HER2/neu. Эти факторы важны при определении вариантов лечения и прогнозировании прогноза. Постановка; Это делается на основе результатов медицинской визуализации, биопсии и физического осмотра.
Изображение 5:Успех лечения рака молочной железы; Чрезвычайно важно снизить факторы риска, проводить регулярные обследования и начинать лечение с ранней диагностики.


КАК ПРОХОДИТ ЛЕЧЕНИЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ ПО СТАДИЯМ?
Лечение рака молочной железы варьируется в зависимости от стадии рака и часто включает более одного метода лечения. Вот общие подходы к лечению в зависимости от стадии рака молочной железы:
Стадия 0 (рак in situ)
Хирургическое вмешательство: лампэктомия (удаление раковой ткани и некоторых окружающих здоровых тканей) или мастэктомия (удаление всей ткани молочной железы).
Лучевая терапия: иногда проводится после лампэктомии, чтобы предотвратить повторное появление раковых клеток в этой области.
Гормональная терапия: ее можно использовать для снижения риска возвращения рака при раке, положительном по рецепторам гормонов.
Ранняя стадия рака молочной железы (стадии I и II)
Хирургическое вмешательство: может быть выполнена лампэктомия или мастэктомия. Также можно вмешаться в работу лимфатических узлов (биопсия сигнальных лимфатических узлов или диссекция подмышечных лимфатических узлов).
Лучевая терапия: может быть проведена, если лампэктомия была выполнена после операции, чтобы предотвратить региональный рецидив рака.
Химиотерапия: в случаях с высоким риском распространения ее можно применять до (неоадъювантной) или после (адъювантной) операции.
Гормональная терапия и таргетная терапия: предпочтительна при раке, положительном по гормональным рецепторам или HER2.
Местно-распространенный рак молочной железы (III стадия)
Неоадъювантная терапия: химиотерапия или таргетная терапия могут использоваться для уменьшения опухоли перед операцией.
Хирургическое вмешательство: может быть выполнена мастэктомия или лампэктомия. Может быть выполнена обширная лимфодиссекция.
Лучевая терапия: ее можно проводить после операции, особенно если поражены лимфатические узлы.
Адъювантная терапия: после операции можно применять химиотерапию, гормональную терапию или таргетную терапию, чтобы снизить риск возврата рака.
Метастатический рак молочной железы (стадия IV)
Системная терапия: такие методы лечения, как химиотерапия, гормональная терапия, таргетная терапия и иммунотерапия, используются для контроля над раком и облегчения симптомов.
Паллиативная помощь. Для улучшения качества жизни пациента и облегчения симптомов можно применять поддерживающее лечение.
Местное лечение. В некоторых случаях для борьбы с раком в определенных областях или уменьшения симптомов можно использовать хирургическое вмешательство или лучевую терапию.
План лечения для каждого пациента составляется индивидуально на основе таких факторов, как биологические характеристики рака, общее состояние здоровья, личные предпочтения и реакция на лечение. Лечение проводят онкологи, хирурги, онкологи-радиологи и другие специалисты здравоохранения, применяя междисциплинарный подход.
СИСТЕМНЫЕ ГРУППЫ ПРЕПАРАТОВ, ИСПОЛЬЗУЕМЫЕ В ЛЕЧЕНИИ
Лекарственные средства, используемые для лечения рака молочной железы, разнообразны и включают химиотерапию, гормональное лечение, таргетные (умные) препараты и иммунотерапию. Каждый тип лечения подбирается индивидуально с учетом особенностей рака и потребностей пациента.
Некоторые примеры такого лечения:
Таблетки для химиотерапии
Химиотерапия используется для предотвращения роста и распространения раковых клеток.
Общие химиотерапии:
Антрациклины (например, Доксорубицин, Эпирубицин)
Таксаны (например, паклитаксел, доцетаксел)
Алкилирующие агенты (например, циклофосфамид)
Фторпиримидины (например, 5-фторурацил)
Агенты на основе платины (например, цисплатин, карбоплатин)
Гормональное лечение
Он используется при раке молочной железы с положительными рецепторами гормонов. Эти методы лечения блокируют или уменьшают воздействие эстрогена на раковые клетки:
Тамоксифен
Ингибиторы ароматазы (например, анастрозол, летрозол, экземестан)
Селективные понижающие регуляторы рецепторов эстрогена (SERD), örn. Фулвестрант
Таргетные (умные) лекарства
Эти препараты предназначены для воздействия на определенные молекулярные мишени в раковых клетках:
Трастузумаб применяется при HER2-положительном раке молочной железы.
Пертузумаб часто используется вместе с трастузумабом при HER2-положительном раке.
Лапатиниб используется при HER2-положительном раке.
Ингибиторы CDK4/6 (например, палбоциклиб, рибоциклиб, абемациклиб) используются при распространенном раке молочной железы с положительным по рецепторам гормонов и HER2-негативным.
Ингибиторы PI3K (например, алпелисиб) используются при гормонально-позитивном и HER2-негативном распространенном раке молочной железы с мутацией PIK3CA.
иммунотерапия
Иммунотерапия направлена на укрепление иммунной системы для борьбы с раком: пембролизумаб и атезолизумаб используются при определенных состояниях, особенно при PD-L1-положительном раке молочной железы.
Выбор и комбинация этих методов лечения подбираются врачами в зависимости от биологических характеристик рака, общего состояния здоровья пациента, реакции на лечение и побочных эффектов лечения. Поддерживающая терапия также играет важную роль в процессе лечения для контроля качества жизни пациента и устранения побочных эффектов лечения.
Какова продолжительность жизни при раке молочной железы?
Ожидаемая продолжительность жизни людей с диагнозом рак молочной железы может варьироваться в зависимости от многих факторов и значительно улучшилась в последние годы благодаря разработкам в этой области. Ключевые факторы, влияющие на продолжительность жизни, включают стадию рака, биологические характеристики опухоли (например, статус гормональных рецепторов и статус HER2), общее состояние здоровья, реакцию на лечение и раннюю диагностику. Рак молочной железы, обнаруженный на ранней стадии, обычно имеет лучший прогноз; потому что на этой стадии рак более чувствителен к лечению, не распространился и возможности лечения шире. Поздние стадии рака молочной железы требуют более сложных подходов к лечению, и прогноз, как правило, более трудный. Однако благодаря передовым методам лечения и индивидуальным планам лечения, предлагаемым современной медициной, многие пациенты могут прожить более долгую и качественную жизнь. Кроме того, постоянно развивающиеся медицинские исследования и новые стратегии лечения предлагают многообещающие достижения в борьбе с раком молочной железы. Таким образом, ожидаемая продолжительность жизни при раке молочной железы уникальна для каждого человека и постоянно увеличивается благодаря различным подходам к лечению и постоянно улучшающемуся медицинскому обслуживанию.
КАК СЛЕДУЕТ ПРОВОДИТЬ НАБЛЮДЕНИЕ ПОСЛЕ ВЫЛЕЧЕНИЯ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ?
Последующее наблюдение после выздоровления от рака молочной железы имеет жизненно важное значение для выявления раннего рецидива заболевания и обеспечения долгосрочного лечения. Этот последующий процесс обычно включает регулярные медицинские осмотры, осмотры молочных желез и маммографию. Врачи обычно рекомендуют проходить медицинский осмотр каждые 3–6 месяцев и ежегодную маммографию в течение первых нескольких лет. Пациентам также рекомендуется провести самообследование груди и немедленно обратиться к врачу, если они заметят какие-либо изменения, уплотнения, боль или другие отклонения. При раке с положительными рецепторами гормонов гормональную терапию обычно продолжают в течение 5–10 лет. Кроме того, поддерживающие стратегии здоровья, такие как изменение образа жизни, сбалансированное питание и регулярные физические упражнения, также помогают улучшить общее самочувствие пациентов. Во время этого процесса получение пациентами эмоциональной и психологической поддержки также является важной частью процесса выздоровления. В целом, наблюдение после выздоровления от рака молочной железы требует мультидисциплинарного подхода и проводится посредством постоянного общения между пациенткой, онкологом, радиологом и другими медицинскими работниками.
ЧТО ТАКОЕ СКРИНИНГОВЫЕ ТЕСТЫ ДЛЯ ЧЛЕНОВ СЕМЬИ?
Ранняя диагностика рака молочной железы имеет решающее значение для успешного лечения заболевания, и в центре этого процесса находятся различные скрининговые тесты. Наиболее распространенным и эффективным методом скрининга является маммография; Это позволяет обнаруживать аномальные ткани и образования в молочной железе с помощью рентгеновских лучей в низких дозах. Маммография особенно рекомендуется женщинам в возрасте 40 лет и старше и обычно проводится раз в год или два. Людям с высоким риском обычно рекомендуются более ранние и частые маммографические обследования. В дополнение к маммографии можно использовать ультразвук, особенно для женщин с плотной тканью молочной железы, который помогает обнаружить более мелкие образования. В некоторых случаях, особенно лицам из группы высокого риска, может быть рекомендована магнитно-резонансная томография (МРТ) молочной железы. МРТ может показать поражения, которые не могут обнаружить маммография и УЗИ. Генетическое консультирование и генетическое тестирование, такое как BRCA1/BRCA2, также может быть рекомендовано лицам, которые входят в группу высокого риска из-за семейного анамнеза или генетических факторов. Когда эти скрининговые тесты проводятся регулярно, они позволяют выявить рак молочной железы на ранних стадиях и использовать более эффективные варианты лечения.
