Рак печени
29.02.2025
ДИАГНОСТИКА И ЛЕЧЕНИЕ РАКА ПЕЧЕНИ
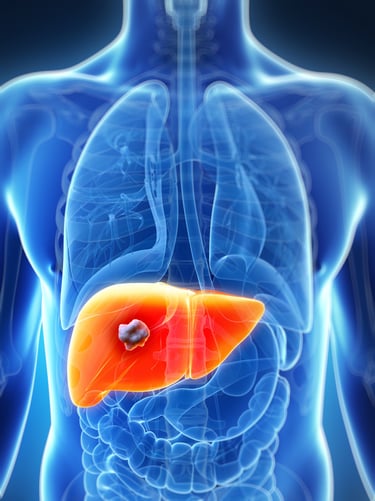

Рак печени — это тип рака, вызванный аномальными клетками, которые бесконтрольно размножаются в клетках печени. Печень, один из крупнейших органов человеческого тела, играет решающую роль в детоксикации организма, обмене веществ и процессах пищеварения. Таким образом, рак печени может вызвать серьезные проблемы со здоровьем организма. Наиболее распространенными типами являются гепатоцеллюлярная карцинома и холангиокарцинома. Факторы риска включают инфекции гепатита B и C, хроническое употребление алкоголя, ожирение и диабет. Ранняя диагностика может значительно расширить возможности лечения и выживаемость пациента. Поэтому для людей с факторами риска очень важно регулярно проходить медицинское обследование и выбирать образ жизни, который защищает здоровье печени.
КАКОВЫ ФАКТОРЫ РИСКА?
К факторам риска рака печени относятся различные факторы, повышающие вероятность развития заболевания. Эти факторы включают в себя:
Инфекции гепатита В и С: Хроническая инфекция гепатита B или C значительно увеличивает риск рака печени.
Цирроз:Цирроз, хроническое заболевание печени, увеличивает риск развития рака печени.
История семьи: Члены семьи, больные раком печени, могут увеличить риск развития заболевания.
Употребление алкоголя: Чрезмерное употребление алкоголя может со временем повредить печень, увеличивая риск развития рака.
Ожирение и диабет: Ожирение и диабет 2 типа могут увеличить риск рака печени.
Воздействие афлатоксинов: Афлатоксины, вырабатываемые некоторыми плесенями и обнаруженные особенно в зерновых и арахисе, могут увеличить риск развития рака печени.
Загрузка железа: Такие состояния, как гемохроматоз, могут вызвать накопление железа в печени и увеличить риск развития рака.
Курение: Курение также может увеличить риск рака печени.
Каждый из этих факторов может способствовать развитию рака печени. Однако наличие этих факторов не обязательно означает, что это приведет к раку. Риск каждого человека варьируется в зависимости от генетических факторов, факторов окружающей среды и образа жизни. Профилактические меры по охране здоровья и регулярные медицинские осмотры могут сыграть важную роль в снижении риска.
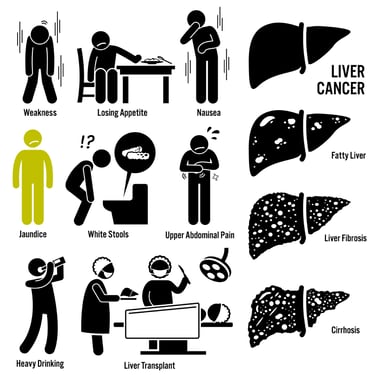
Изображение 1: При раке печени могут наблюдаться многие жалобы, такие как усталость, потеря веса и желтуха.

КАК ЭТО ПРОИСХОДИТ?
Механизмы развития рака печени включают сложное взаимодействие генетических факторов и факторов окружающей среды. Рак обычно возникает в результате повреждения ДНК в клетках печени. Это повреждение может привести к мутациям в генах, контролирующих деление клеток, нарушая процессы нормального роста и гибели клеток, что приводит к неконтролируемой пролиферации клеток и образованию опухолей. Хронические вирусные инфекции, такие как гепатит B и C, могут привести к воспалению и, в конечном итоге, повреждению ДНК в клетках печени. Кроме того, хронические заболевания печени, такие как цирроз, могут вызывать постоянное обновление клеток и возможные ошибки в этом процессе. Воздействие токсинов, таких как афлатоксин, употребление алкоголя и ожирение также могут увеличить риск развития рака, вызывая повреждение ДНК. Сочетание этих факторов может привести к накоплению аномальных клеток в печени и, в конечном итоге, к раку
КАКОВЫ СИМПТОМЫ?
Симптомы рака печени обычно появляются на поздних стадиях заболевания. Эти симптомы могут включать в себя:
Боль в животе и вздутие живота:Боль и дискомфорт, особенно в верхней правой части живота. Вздутие живота может возникнуть из-за увеличения печени.
Желтуха:Пожелтение кожи и белков глаз вследствие неспособности печени выполнять свои функции.
Потеря веса и потеря аппетита:Необъяснимая и значительная потеря веса и снижение аппетита.
Усталость и слабость: Постоянное чувство усталости и слабости.
Тошнота и рвота: Тошнота и рвота из-за проблем с пищеварением.
Огонь: Небольшая лихорадка иногда может быть связана с раком печени.
Увеличение печени: Увеличенная печень, которую врач может обнаружить при физическом осмотре.
Отклонения в функциональных пробах печени: Аномальные результаты функциональных проб печени.
Эти симптомы не всегда означают рак печени и могут быть связаны с другими проблемами со здоровьем. Если вы испытываете такие симптомы, важно проконсультироваться с врачом. Ранняя диагностика является важным фактором в лечении рака печени.
КАК ЭТО ДИАГНОСТИРУЕТСЯ?
Диагноз рака печени ставится с использованием оценки клинических симптомов, лабораторных тестов и методов визуализации. Обычно все начинается с сбора анамнеза и физического осмотра пациента. На этом этапе проводятся анализы крови, такие как функциональные пробы печени, которые предоставляют информацию о функционировании печени и могут указывать на признаки рака. Визуализирующие исследования, такие как ультразвук, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), используются для выявления отклонений и наличия опухолей в печени. По результатам визуализации можно провести биопсию подозрительных участков; Здесь образцы тканей берутся с помощью медицинской иглы и исследуются под микроскопом. Диагноз рака печени обычно подтверждается биопсией, поскольку этот метод дает точные результаты в определении злокачественности опухоли и ее типа. В процессе диагностики также оценивается общее состояние здоровья пациента и степень распространения рака.
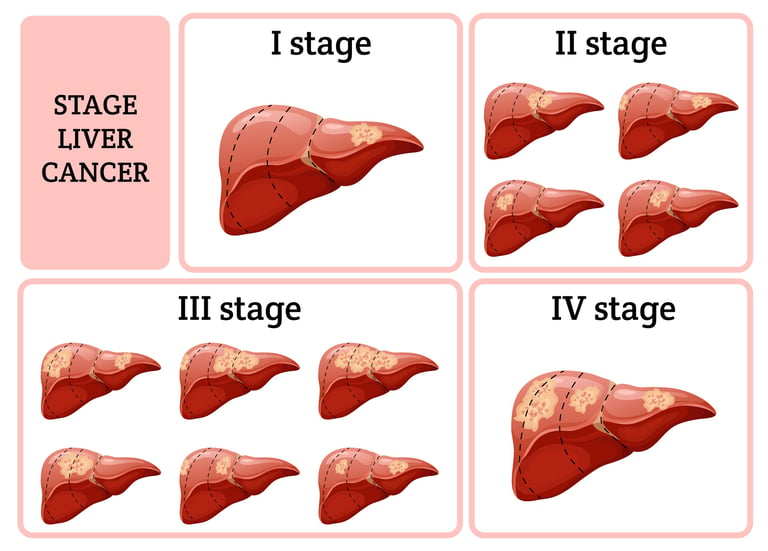
Изображение 2: Выбор лечения рака печени производится в зависимости от стадии заболевания.
КАКИЕ ТИПЫ ПАТОЛОГИЧЕСКИХ?
Существуют различные патологические типы рака печени, и они могут возникать из разных типов клеток печени. Наиболее распространенными видами рака печени являются:
Гепатоцеллюлярная карцинома (ГЦК): Этот тип, на который приходится большинство случаев рака печени, возникает из гепатоцитов, основного типа клеток печени. Гепатоцеллюлярная карцинома особенно часто встречается у пациентов с хроническим гепатитом и циррозом печени.
Холангиокарцинома (рак желчных протоков): развивается из клеток, выстилающих внутреннюю поверхность желчных протоков. На его долю приходится небольшой процент случаев рака печени, и обычно он проявляется такими симптомами, как закупорка желчных протоков.
Фиброламеллярный ГЦК: Этот редкий тип гепатоцеллюлярной карциномы чаще встречается у молодых людей и обычно имеет лучший прогноз. Фиброламеллярный ГЦК имеет микроскопические особенности, отличающиеся от типичного ГЦК.
Ангиосаркома и гемангиосаркома:Эти очень редкие виды рака возникают в кровеносных сосудах печени.
Рак печени с метастазами (вторичный рак печени): Некоторые виды рака печени развиваются через метастазы первичных опухолей в других частях тела (например, рак толстой кишки, молочной железы или легких).
Каждый патологический тип демонстрирует различные клинические особенности и реакцию на лечение. Поэтому важно определить патологический тип рака для точной диагностики и эффективного планирования лечения. При раке печени существуют некоторые рецепторы и молекулярные маркеры, которые важны для планирования лечения и определения прогноза. В частности, в случае гепатоцеллюлярной карциномы (ГЦК) исследуются различные биологические молекулы, присутствующие на поверхности раковых клеток или внутри них, которые могут влиять на течение заболевания. К ним относятся рецептор эпидермального фактора роста (EGFR), фактор роста эндотелия сосудов (VEGF) и его рецепторы, а также фактор роста гепатоцитов (HGF) и рецептор c-Met. Некоторые из этих молекул могут поддерживать рост опухоли, метастазирование и образование кровеносных сосудов. Кроме того, для определения ответа на иммунотерапию также используются иммуноонкологические маркеры, такие как белок программируемой гибели клеток 1 (PD-1) и его лиганд PD-L1. Присутствие и активность этих рецепторов имеют решающее значение для определения эффективности новых вариантов лечения, особенно таргетной терапии и иммунотерапии. Поэтому при диагностировании рака печени анализ этих рецепторов и маркеров играет важную роль в персонализации протокола лечения пациента.
КАК ОПРЕДЕЛЯЕТСЯ СТАДИЯ ОПУХОЛИ?
Стадирование опухоли при раке печени — это система, используемая для определения степени распространения и тяжести рака. Эта стадия основана на таких факторах, как размер рака, его распространение в печени и его распространение на лимфатические узлы и другие органы. В процессе постановки обычно выполняются следующие этапы:
Размер и количество опухоли (Т): Оценивается размер опухоли и количество опухолей в печени. Это используется для определения категории «Т» опухоли.
Лимфатические узлы (N): проверяется, распространился ли рак на близлежащие лимфатические узлы. Поражение лимфатических узлов определяет категорию рака «N».
Метастазы (М):Проверяют, распространился ли рак за пределы печени, особенно на отдаленные органы и ткани. Это определяет категорию «М».
Для этого используются различные визуализирующие исследования, такие как ультразвук, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), а иногда и позитронно-эмиссионная томография (ПЭТ). Иногда образцы тканей, взятые во время биопсии или операции, также могут способствовать определению стадии.
Существует несколько различных систем стадирования рака печени. Наиболее распространенными из них являются система TNM, используемая Американским онкологическим обществом, и система стадирования рака печени Барселонской клиники (BCLC). BCLC также учитывает общее состояние здоровья пациента и функцию печени, поэтому его часто предпочитают при планировании лечения. Эти процессы стадирования имеют решающее значение для планирования лечения рака печени и оценки прогноза. Наиболее подходящий метод лечения (хирургия, лучевая терапия, химиотерапия, таргетная терапия или иммунотерапия) определяется в зависимости от стадии заболевания.
КАК ПРОВОДИТСЯ ЛЕЧЕНИЕ ПО ЭТАПАМ?
Варианты лечения рака печени определяются в зависимости от стадии заболевания, и для каждой стадии могут применяться разные стратегии лечения:
Ранняя стадия (стадии 0 и А): Опухоли на этой стадии обычно небольшие и ограниченные. Для уничтожения опухоли может быть предпочтительным хирургическое удаление всей опухоли (резекция) или местное лечение (например, радиочастотная абляция или микроволновая абляция). Эти методы лечения могут остановить или замедлить прогрессирование заболевания.
Средняя стадия (стадия Б): На этой стадии опухоль либо очень большая, либо имеется более одной опухоли, но печень функционирует нормально и рак не распространился за пределы печени. На этой стадии обычно используются локальные методы лечения, такие как трансартериальная химиоэмболизация (ТАСЕ). Целью ТАСЕ является остановка роста опухоли путем блокирования кровеносных сосудов, питающих опухоль, и применения химиотерапевтических препаратов непосредственно к опухоли.
Продвинутый этап (этап C): на этой стадии рак распространился за пределы печени или распространился на кровеносные сосуды. В этом случае предпочтение отдается системному лечению. Таргетная терапия (например, сорафениб, ленватиниб) и иммунотерапия (например, ниволумаб, пембролизумаб) используются для замедления распространения рака и улучшения качества жизни пациента.
Финальный этап (Этап D): Рак серьезно распространился, и функции печени ухудшились. Основное внимание на этом этапе лечения уделяется облегчению симптомов и повышению комфорта пациента (паллиативная помощь). На этом этапе важное значение приобретают контроль боли, нутритивная поддержка и другие поддерживающие методы лечения.
При определении вариантов лечения в зависимости от стадии рака печени также учитываются такие факторы, как общее состояние здоровья пациента, состояние функций печени и характеристики рака. Трансплантация печени также может быть вариантом для некоторых пациентов с раком печени на ранней стадии. Наиболее подходящий план лечения для каждого пациента определяют онкологи, гепатологи, рентгенологи и другие специалисты здравоохранения на основе междисциплинарного подхода.
Изображение 3: При раке печени можно применять хирургическое вмешательство, радиочастотную терапию, ТАСЕ и умные медикаментозные методы лечения.
КАКИЕ СИСТЕМНЫЕ ПРЕПАРАТЫ ИСПОЛЬЗУЮТСЯ В ЛЕЧЕНИИ?
Методы лечения, используемые при раке печени, включают химиотерапию, гормональные препараты, умную медикаментозную терапию (таргетную терапию) и иммунотерапию. Примеры каждого типа лечения включают в себя:
Химиотерапевтические препараты:
Доксорубицин
Сисплатин
5-фторурацил (5-ФУ)
гемцитабин
Оксалиплатин
Умная медикаментозная терапия (таргетная терапия):
Сорафениб: используется при лечении гепатоцеллюлярной карциномы (ГЦК) и подавляет рост опухолевых клеток и образование новых кровеносных сосудов.
Ленватиниб: это еще один вариант таргетной терапии, используемый при лечении ГЦК.
Регорафениб: используется на поздних стадиях ГЦК и может быть вариантом лечения в случаях устойчивости к сорафенибу.
Кабозантиниб: он также используется при лечении ГЦК и эффективен против роста опухолей.
Иммунотерапия:
Ниволумаб: это иммунотерапевтический препарат, принадлежащий к классу ингибиторов PD-1, который используется у некоторых пациентов с ГЦК.
Пембролизумаб: он также является ингибитором PD-1 и эффективен при лечении рака печени.
Комбинация атезолизумаба и бевацизумаба. Комбинация ингибитора PD-L1 и ингибитора VEGF используется в качестве нового подхода в лечении ГЦК.
Использование этих препаратов варьируется в зависимости от стадии рака, общего состояния здоровья пациента и реакции на предыдущее лечение. Варианты лечения должны оцениваться врачом-онкологом индивидуально для каждого пациента. При лечении рака также важно контролировать побочные эффекты этих лекарств и максимально повысить качество жизни пациента.
КАК СЛЕДУЕТ ОСУЩЕСТВЛЯТЬ НАБЛЮДЕНИЕ ПОСЛЕ ВОССТАНОВЛЕНИЯ?
Наблюдение после выздоровления от рака печени имеет жизненно важное значение для выявления раннего рецидива заболевания и мониторинга общего состояния здоровья пациента. Этот процесс часто адаптируется в зависимости от завершенного лечения пациента и уникальных характеристик рака. Регулярные медицинские осмотры обычно проводятся с интервалом от 3 до 6 месяцев в течение первых нескольких лет. Эти осмотры могут включать анализы крови (тесты функции печени и опухолевые маркеры), визуализирующие исследования (например, УЗИ, КТ или МРТ) и медицинский осмотр. Кроме того, пациентам рекомендуется изменить образ жизни (здоровое питание, сокращение потребления алкоголя, регулярные физические упражнения) и продолжать лечить такие состояния, как хронический гепатит, если он имеется. Важно немедленно обратиться к врачу при появлении любых новых симптомов или проблем. Процесс наблюдения может продолжаться годами, в зависимости от типа рака, его стадии и реакции на лечение. В это время психологическая и социальная поддержка также является важным компонентом улучшения качества жизни пациентов в процессе выздоровления.
