Рак желудка
21.03.2025
ДИАГНОСТИКА И ЛЕЧЕНИЕ РАКА ЖЕЛУДКА
Рак желудка — злокачественное заболевание, которое начинается в поверхностных клетках желудка и характеризуется неконтролируемой пролиферацией этих клеток с течением времени. Этот тип рака, который обычно прогрессирует медленно, может быть трудным для диагностики, поскольку на ранних стадиях он не проявляет симптомов. Рак желудка, который является серьезной проблемой общественного здравоохранения во всем мире, занимает важное место среди смертей, связанных с раком. Это чаще встречается в развивающихся странах и чаще встречается у мужчин, чем у женщин. Факторы риска включают инфекцию Helicobacter pylori, длительный кислотный рефлюкс, пищевые привычки, курение и семейный анамнез. Ранняя диагностика значительно увеличивает возможность лечения рака желудка. Поэтому лицам с факторами риска рекомендуется проходить регулярные скрининговые и медицинские осмотры для ранней диагностики. Рак желудка является важным направлением усилий по снижению глобального бремени рака и улучшению качества жизни. Понимание и лечение этого заболевания играет важную роль в исследованиях рака и разработке стратегий лечения.
Изображение 1: Многие экологические и генетические факторы риска ответственны за развитие рака желудка.


КАКОВЫ ФАКТОРЫ РИСКА?
Рак желудка может быть связан с различными факторами окружающей среды, образа жизни и генетическими факторами.
Некоторые факторы, которые могут увеличить риск рака желудка:
Хеликобактерная инфекция: Хроническая инфекция, вызванная этими бактериями слизистой оболочки желудка, может значительно увеличить риск рака желудка.
Курение: Курение увеличивает риск рака желудка, особенно в областях, близких к входу в желудок.
Семейный анамнез рака желудка: Риск выше у людей с семейным анамнезом рака желудка.
Пищевые привычки: Потребление продуктов с высоким содержанием соли, копченостей или продуктов, содержащих нитраты, может увеличить риск. Низкое потребление фруктов и овощей также является фактором риска.
Ожирение: Избыточный вес и особенно жир в области живота могут увеличить риск развития рака желудка.
Хронический гастрит или язва желудка:Длительное воспаление желудка или язвы могут увеличить риск развития рака желудка.
Злокачественная анемия: Это состояние, связанное с мальабсорбцией витамина B12, может увеличить риск рака желудка.
Полипы желудка: Некоторые виды полипов желудка, особенно аденомы, могут перерасти в рак.
Этническая принадлежность и географические факторы: Некоторые этнические группы и географические регионы имеют более высокий риск развития рака желудка.
Потребление алкоголя:Чрезмерное употребление алкоголя также может увеличить риск рака желудка.
Предыдущие операции на желудке:Некоторые хирургические вмешательства, особенно при язве желудка или ожирении, могут увеличить риск развития рака желудка в долгосрочной перспективе.
Каждый из этих факторов риска может в разной степени увеличить вероятность развития рака желудка. Хотя некоторые факторы риска можно изменить (курение, диета), некоторые нельзя изменить (генетические факторы, семейный анамнез). Поэтому лицам с факторами риска рекомендуется проходить регулярные скрининговые и медицинские осмотры для ранней диагностики.
КАК ЭТО ПРОИСХОДИТ?
Развитие рака желудка начинается с генетических и молекулярных изменений, которые происходят в клетках поверхности желудка, и эти изменения приводят к аномальной и неконтролируемой пролиферации клеток. Этот процесс обычно занимает годы и запускается взаимодействием экологических, диетических и генетических факторов. В частности, хроническая инфекция, вызванная бактерией Helicobacter pylori, приводит к воспалению и повреждению слизистой оболочки желудка, что открывает путь для развития рака. Другие факторы могут включать потребление соленой и обработанной пищи, курение, чрезмерное употребление алкоголя и семейный анамнез рака желудка. Генетические мутации также могут играть роль, особенно некоторые наследственные раковые синдромы, которые повышают риск развития рака желудка. Эти факторы вызывают повреждение ДНК в клетках желудка и нарушают процессы нормального роста и гибели клеток. Со временем эти аномальные клетки накапливаются и образуют опухоли. На поздних стадиях эти раковые клетки могут распространяться (метастазировать) через стенку желудка в лимфатические узлы и другие органы. Эти взаимодействия в развитии рака желудка подчеркивают сложную природу заболевания и важность различных факторов риска. Этот процесс затрудняет раннюю диагностику рака и разработку эффективных стратегий лечения.
Изображение 2: Рак желудка может вызывать множество жалоб, таких как потеря веса, тошнота, рвота и расстройства пищеварения.
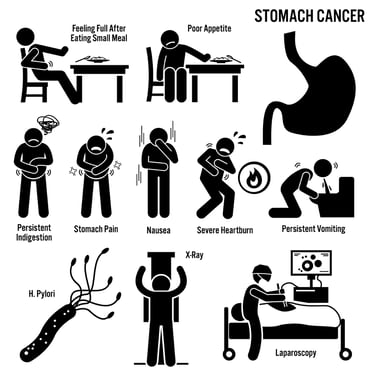

КАКОВЫ СИМПТОМЫ?
На ранних стадиях рак желудка обычно не имеет симптомов или его симптомы могут быть легкими и неопределенными. Однако по мере прогрессирования заболевания появляются более выраженные симптомы. Симптомы рака желудка могут включать:
Боль в животе или дискомфорт:Могут возникать постоянные или периодические боли или дискомфорт, особенно в области желудка.
Ощущение сытости после еды: Аномальное чувство сытости может возникнуть даже после того, как вы съели меньше обычного.
Анорексия:Может наблюдаться общая потеря аппетита, особенно снижение интереса к любимым продуктам.
Потеря веса:Может произойти необъяснимая внезапная потеря веса.
Затруднение глотания (дисфагия): Могут возникнуть трудности с глотанием, особенно по мере прогрессирования заболевания.
Изжога или расстройства пищеварения: Могут наблюдаться постоянная изжога, кислотный рефлюкс или проблемы с пищеварением.
Тошнота и рвота: Особенно кровь может быть обнаружена при рвоте.
Кровь или темнота в стуле:Черный цвет стула или явная кровь в стуле могут быть признаком кровотечения.
Усталость и слабость:Может наблюдаться общий недостаток энергии или чувство усталости.
Анемия:Может выявляться железодефицитная анемия, которая может возникнуть вследствие скрытой кровопотери.
Эти симптомы также можно увидеть при многих других заболеваниях, помимо рака желудка. Вот почему людям, испытывающим любой из этих симптомов, важно обратиться за медицинской помощью для правильной диагностики и лечения. Ранняя диагностика может значительно повысить вероятность успеха лечения рака желудка.
КАК ЭТО ДИАГНОСТИРУЕТСЯ?
Диагноз рака желудка обычно ставится на основании совокупности симптомов пациента, истории болезни и различных диагностических тестов. Первым шагом является детальная оценка симптомов пациента и семейного анамнеза. Затем проводят эндоскопию верхних отделов желудочно-кишечного тракта, которая является наиболее распространенным и надежным методом диагностики. Во время этой процедуры в желудок пациента вводится тонкая гибкая трубка (эндоскоп) с камерой и источником света, что позволяет непосредственно наблюдать за поверхностью желудка. Биопсия берется из подозрительных участков и исследуется под микроскопом. Кроме того, распространение и стадия рака оцениваются с помощью визуализирующих тестов, таких как компьютерная томография (КТ), ультразвуковое исследование и иногда позитронно-эмиссионная томография (ПЭТ). Эти тесты помогают определить размер рака, его распространение на стенку желудка и окружающие ткани, а также возможность метастазирования в лимфатические узлы или другие органы. Этот комплексный диагностический процесс гарантирует постановку правильного диагноза и составление эффективного плана лечения.
КАКИЕ ТИПЫ ПАТОЛОГИЧЕСКИХ?
Рак желудка разделяют на различные патологические типы в зависимости от их гистологических особенностей. Эти типы основаны на том, как раковые клетки выглядят под микроскопом и как рак растет на поверхности желудка.
Основные патологические виды рака желудка:
Аденокарцинома: Это наиболее распространенный тип рака желудка, который начинается в железистых клетках поверхности желудка. Аденокарциномы можно разделить на две подгруппы:
Аденокарцинома кишечного типа: обычно наблюдается у пожилых людей и людей, подвергающихся воздействию факторов риска рака желудка.
Аденокарцинома диффузного типа (Linitis Plastika): Она распространяется и утолщает стенку желудка и чаще встречается у молодых пациентов.
Плоскоклеточная карцинома:Это редкий тип рака желудка, который начинается в плоских клетках поверхности желудка.
Лейомиосаркома и желудочно-кишечные стромальные опухоли (ГИСО): Это редкие виды рака, которые возникают из гладких мышц или стромальных (опорных) тканей стенки желудка.
Лимфома: Он составляет небольшой процент случаев рака желудка и возникает из лимфатической ткани поверхности желудка.
Карциносаркома: Это редкий тип рака желудка, который имеет характеристики как железистой, так и саркомы.
Нейроэндокринные опухоли: Это редкие опухоли, возникающие из нейроэндокринных клеток на поверхности желудка и могут проявлять различное поведение.
Каждый патологический тип имеет различное значение с точки зрения диагностики, лечения и прогноза рака желудка. Аденокарцинома, в частности, является причиной подавляющего большинства случаев рака желудка и часто является предметом лечения и научных исследований. Микроскопическое исследование этих типов позволяет точно классифицировать рак и определить соответствующую стратегию лечения. При лечении рака желудка важно изучить молекулярные характеристики опухоли. Для этого учитываются некоторые рецепторы и генетические маркеры. В частности, наличие рецептора HER2/neu может влиять на реакцию на некоторые таргетные методы лечения (например, трастузумаб). Наличие этих рецепторов и генетические изменения могут влиять на поведение опухоли и реакцию пациента на лечение, поэтому эти факторы учитываются при планировании лечения и определении прогноза.
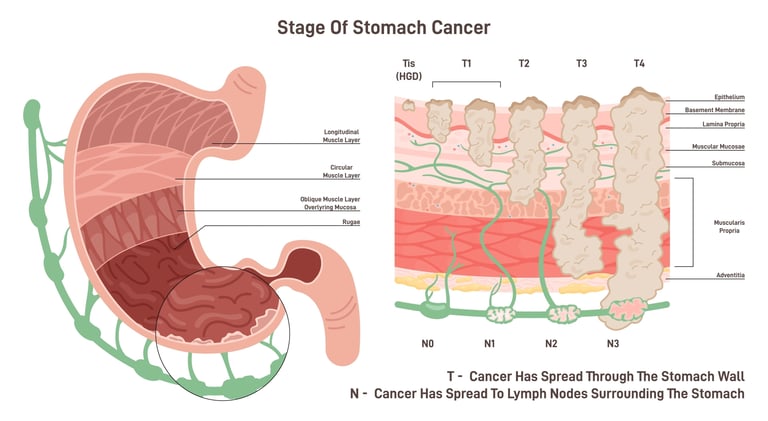
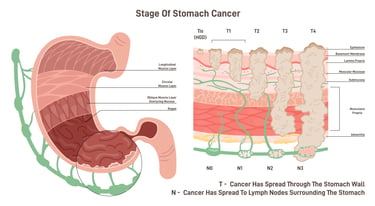
КАК ОПРЕДЕЛЯЕТСЯ СТАДИЯ ОПУХОЛИ?
Стадирование опухоли при раке желудка — это процесс определения того, насколько далеко распространился рак. Этот процесс обычно выполняется в соответствии с системой TNM. Система TNM состоит из трех основных категорий: опухоль (T), лимфатический узел (N) и метастазы (M).
Стадирование опухоли рака желудка по пунктам:
Т (опухоль):
Т1: Опухоль поразила слизистую оболочку (самый внутренний слой слизистой оболочки желудка) или подслизистую оболочку (слой под слизистой оболочкой).
Т2: Опухоль распространилась на подслизистые слои, но не за пределы желудка.
Т3: Опухоль полностью проникла в стенку желудка, но не распространилась на окружающие органы.
Т4: Опухоль распространилась на окружающие ткани или органы.
Н (Лимфатический Узел):
N0: В лимфатических узлах нет раковых клеток.
N1: В близлежащих лимфатических узлах имеется небольшое количество раковых клеток.
N2: Раковые клетки есть в более или более отдаленных лимфатических узлах.
N3: Во многих отдаленных лимфатических узлах есть раковые клетки.
М (Метастазы:
М0: Отдаленных метастазов нет.
М1: Есть метастазы в отдаленные органы или лимфатические узлы.
Эта система стадирования помогает определить подходящие варианты лечения путем оценки распространения заболевания. Тем не менее, клиническая оценка и различные диагностические методы, проводимые вашим врачом, необходимы для окончательного диагноза и определения стадии.
Изображение 3: Рак желудка разделяют на стадии по распространению на поверхность желудка, поражению лимфатических узлов и распространению на отдаленные органы.
КАК ПРОВОДИТСЯ ЛЕЧЕНИЕ ПО ЭТАПАМ?
Лечение рака желудка варьируется в зависимости от стадии заболевания. На каждом этапе могут применяться различные подходы к лечению. Ниже приведены общие методы лечения в зависимости от стадии рака желудка:
Стадия 0 (Рак in situ):
Опухоли на ранней стадии можно удалить с помощью минимально инвазивных процедур, таких как эндоскопическая резекция слизистой оболочки (ЭМР) или эндоскопическая подслизистая диссекция (ЭСД).
Этап I:
Хирургия: это процесс удаления опухоли и некоторых окружающих тканей (гастрэктомия).
Адъювантная терапия: в некоторых случаях после операции может применяться химиотерапия или лучевая терапия.
Этап II и III:
Неоадъювантная терапия: химиотерапия или химиолучевая терапия перед операцией могут использоваться для уменьшения опухоли и повышения успеха операции.
Хирургическое вмешательство: может быть выполнена гастрэктомия и удаление окружающих лимфатических узлов.
Адъювантная терапия: после операции может быть рекомендовано дополнительное лечение (обычно химиотерапия или химиолучевая терапия).
Стадия IV (метастатический рак):
Паллиативная помощь: лечение проводится для облегчения боли и других симптомов.
Химиотерапия: может применяться для замедления распространения заболевания, уменьшения симптомов и улучшения качества жизни.
Таргетная терапия: в зависимости от характеристик опухоли могут использоваться некоторые биологические агенты и иммунотерапия.
Лучевая терапия: может использоваться для контроля боли или облегчения определенных симптомов.
Поддерживающее и симптоматическое лечение. Важное значение имеют нутритивная поддержка, обезболивание и другие подходы паллиативной помощи.
Варианты лечения могут варьироваться в зависимости от биологических характеристик опухоли, общего состояния здоровья и предпочтений пациента. Поэтому важно пройти детальное обследование у онколога для подбора наиболее подходящего плана лечения.
КАКИЕ ПРЕПАРАТЫ ИСПОЛЬЗУЮТСЯ В ЛЕЧЕНИИ?
Лекарства, химиотерапия, умные (таргетные) медикаментозные методы лечения и иммунотерапия, используемые при лечении рака желудка, различаются.
Вот подробный обзор некоторых из этих препаратов:
Химиотерапевтические препараты:
Фторурацил (5-ФУ): часто используется вместе с другими лекарствами.
Капецитабин: Это препарат, принимаемый перорально.
Цисплатин: часто комбинируется с другими химиотерапевтическими препаратами.
Оксалиплатин: часто комбинируется с другими химиотерапевтическими средствами.
Доцетаксел: часто включается в комбинированную терапию.
Эпирубицин: можно использовать с другими лекарствами.
Иринотекан: в некоторых случаях препарат выбора.
Таргетная (умная) лекарственная терапия:
Трастузумаб: используется при HER2-положительном раке желудка.
Рамуцирумаб: ингибитор ангиогенеза предотвращает ангиогенез при раке желудка.
Пертузумаб: используется при некоторых HER2-положительных раковых заболеваниях.
Иммунотерапия:
Пембролизумаб (ингибитор PD-1) особенно эффективен при раке с определенными генетическими изменениями, такими как MSI-H или dMMR.
Ниволумаб: часто используется для лечения распространенного или метастатического рака желудка.
Использование этих препаратов варьируется в зависимости от характеристик рака пациента, общего состояния здоровья и предыдущего лечения. Кроме того, применение этих препаратов может быть связано с различными побочными эффектами, поэтому их следует применять под наблюдением и рекомендацией врача. Лекарства в этом списке могут меняться в зависимости от продолжающихся исследований и разработок в области лечения.
КАК СЛЕДУЕТ ОСУЩЕСТВЛЯТЬ НАБЛЮДЕНИЕ ПОСЛЕ ВОССТАНОВЛЕНИЯ?
Последующее наблюдение после лечения рака желудка имеет решающее значение для мониторинга состояния пациента и раннего выявления возможного рецидива. Более частые посещения врача обычно рекомендуются в первые годы после лечения. Во время этих посещений при необходимости проводятся медицинский осмотр, анализы крови (например, общий анализ крови, функциональные пробы печени) и визуализирующие тесты (например, компьютерная томография или эндоскопия). Также внимательно следят за состоянием питания и изменениями веса пациентов, поскольку лечение рака желудка может повлиять на пищевые привычки. Пациенты также должны сообщать своим врачам о симптомах и любых изменениях в состоянии здоровья. Период наблюдения может варьироваться в зависимости от общего состояния здоровья пациента, стадии рака и типа лечения. В этом процессе регулярное последующее наблюдение и раннее вмешательство играют жизненно важную роль в управлении возможными рецидивами или осложнениями.
